اگه همین الان برگهی اکو قلب دستت هست و از این همه عدد و اصطلاح پیچیده سردرگم شدی، تنها نیستی. خیلی از خانوادهها و بیمارانی که تازه از اکوکاردیوگرافی برمیگردن، دقیقاً همین حس رو دارن؛ مخصوصاً وقتی پزشک وقت توضیح نداره یا باید تا ویزیت بعدی صبر کنی. به همین خاطر توی این مقاله، یک راهنمای سریع و ساده برای تفسیر اکو قلب آماده کردیم تا بفهمی EF یعنی چی، وضعیت دریچهها چطور ارزیابی میشه و هر بخش از این گزارش عجیبوغریب دقیقاً چه پیامی درباره عملکرد قلبت میده. ما تو مهدشفا هر روز با دهها بیمار قلبی و مراقب صحبت میکنیم که فقط میخوان مطمئن شن «آیا این نتیجه طبیعیه یا نه؟». جالبه بدونی که طبق آمار جهانی، بیش از ۶۰٪ بیماران بعد از دریافت نتیجه اکو دنبال یک توضیح ساده و قابل فهم هستن.
اگه میخوای بیشتر درباره مراقبتهای قلبی در منزل هم بدونی، پیشنهاد میکنم نگاهی به صفحهی خدمات پرستاری از بیمار قلبی در منزل بندازی؛ کلی نکتهی کاربردی اونجاست.
خب… آمادهای قدمبهقدم معنی این گزارش رو کشف کنیم؟ ادامه مطلب رو از بلاگ مهدشفا بخون
راهنمای مطالعه
🫀 تفسیر آنلاین اکو قلب | نتیجه اکوی قلبت رو همین حالا بفهم
اگه برگهی اکو قلب رو تازه گرفتی و پر از عدد و اصطلاحاتیه که چیزی ازش نمیفهمی، کاملاً جای درستی هستی. برای اولینبار بین سایتهای فارسی، مهدشفا یک سیستم تفسیر آنلاین اکو قلب ساخته که فقط با وارد کردن اطلاعات برگه اکو بهت کمک میکنه:
- ✔️بدونی وضعیت قلبت چطوره و کدوم اعداد مهم هستن.
- ✔️نگرانیت کمتر بشه و نتیجه رو به زبان ساده بفهمی.
- ✔️ارزیابی سریع و اولیه طبق پروتکلهای پزشکی دریافت کنی.
تفسیر آنلاین اکوکاردیوگرافی — سیستم هوشمند مهدشفا
برگه اکو قلبتون رو جلوی خودتون بزارین و اعداد و گزینهها رو دقیقاً مطابق همانچیزی که در برگه نوشته شده وارد کنید تا سیستم هوشمند مهدشفا تفسیر ساده، سریع و قابلفهم بهتون ارائه بده.
تفسیر اکو قلب یعنی چی؟ چطور جواب اکو رو بخونیم؟
وقتی جواب اکوی قلب به دستتون میرسه، معمولاً پر از عدد و اصطلاحات عجیبوغریبه و طبیعیه که آدم اولش گیج بشه. اما واقعیت اینه که تفسیر اکو قلب اصلاً ترسناک نیست. اکو فقط یک فیلم کوتاه از کارکرد قلب شماست؛ نشون میده پمپاژ چطوره، دریچهها چقدر خوب باز و بسته میشن و ضخامت عضله قلب در چه وضعیه. این بخش قرار نیست شما رو متخصص قلب کنه؛ قرار فقط روشن و ساده بهتون بگه هر کدوم از این اصطلاحات چی میگن و چطور میتونین بفهمین که نتیجه اکو طبیعیه یا باید جدیتر بهش نگاه کنید. آمادهاید بریم سر اصل موضوع؟
اعداد و اصطلاحات اکو؛ یک راهنمای ساده و قابل فهم برای خانوادهها
خیلی از خانوادهها وقتی جواب اکو را میگیرند، اول نگاهشان میافتد به چندتا عدد عجیبوغریب و چند کلمه انگلیسی که معلوم نیست خوباند یا بد. طبیعی است آدم نگران شود. بیایم اینها را به زبان خیلی روزمره و قابل استفاده باز کنیم.
🔵 EF یا کسر جهشی قلب — «قلب چقدر زور داره؟»
این همون اصطلاحیه که مردم معمولاً بهش میگن: «قلبش چند درصد کار میکنه؟»
EF یعنی چی دقیقاً؟
قلب مثل یک پمپ عمل میکنه. هر بار که منقبض میشه، باید بخشی از خون داخلش رو به بدن بفرسته. EF اندازهگیری میکنه که از کل خون داخل قلب، چند درصدش با هر ضربه پمپاژ میشه.
🔹 ۵۰ تا ۶۵ درصد → یعنی قلب داره عالی کار میکنه
نه تنبله، نه زورکی فشار میاره. دقیقاً همون چیزی که میخوایم.
🔹 ۴۰ تا ۵۰ درصد → یعنی قلب کمی خستهست
این مرحله معمولاً خطر نیست، بیشتر شبیه یه «زنگ هشدار ملایم»ه. یعنی قلب داره کارش رو انجام میده، اما با کمی سختی بیشتر.
🔹 زیر ۴۰ درصد → قدرت پمپاژ کاهش پیدا کرده
اینجا باید مراقبتها، داروها و سبک زندگی جدیتر تنظیم بشن. اما نکته مهم: خیلی از افراد با همین عددها هم با درمان مناسب حالشون خوب شده و EF بالاتر رفته.
اگر دکتر تخصصی یا انگلیسی نوشت:
اگر توی گزارش اکو نوشته بود EF یا Ejection Fraction، بدونید منظورش «کسر جهشی قلب» یا همون درصد پمپاژ خونه. اگر کنار EF نوشته بود Mildly reduced یعنی کمی کمتر از حد طبیعی کار میکنه، Moderately یعنی متوسط ضعیفه، و Severely یعنی خیلی کم پمپاژ میکنه.
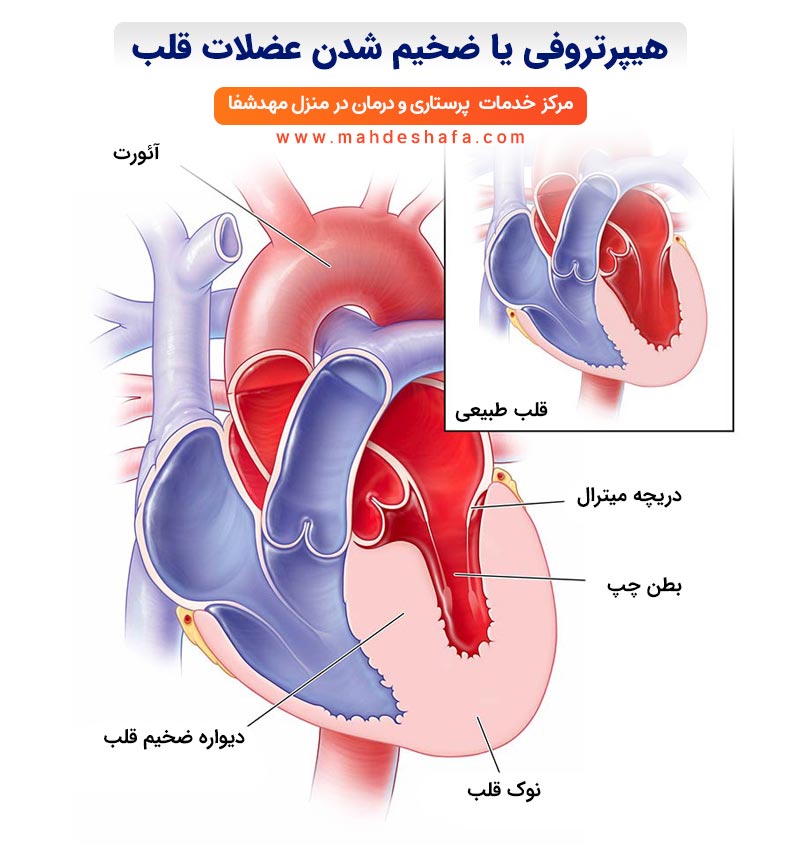
🟢 ضخامت عضله قلب — «وقتی قلب مجبور میشود عضلهسازی اضافی کند»
اگر جایی توی گزارش نوشته بود «ضخامت عضله قلب زیاد شده»، نترسید. بیایید اول بفهمیم چرا این اتفاق میافته.
چرا قلب ضخیم میشود؟
بدن ما همیشه تلاش میکنه خودش رو با شرایط وفق بده. وقتی فشار خون مدتها بالا باشه، قلب مجبور میشه محکمتر کار کنه تا خون رو از رگهای خشک و سفتشده عبور بده. همین فشار اضافی باعث میشه عضله قلب ضخیمتر بشه.
🟩 ضخیم شدن کم → معمولاً چیز مهمی نیست : یه جور تلاش عادی قلب برای جبران فشارهای خفیف.
🟩 ضخیم شدن زیاد → یعنی قلب برای هر ضربه انرژی بیشتری مصرف میکنه: این حالت شبیه اینه که یه بدنساز بیش از اندازه تمرین کرده باشه؛ برای بلند کردن یک وزنه سبک هم باید زور بیشتری بزنه.
اگر دکتر تخصصی یا انگلیسی نوشت:
اگر دیدید نوشته LVH یا Left Ventricular Hypertrophy یعنی «عضله بطن چپ ضخیم شده». بعضی وقتها هم مینویسن Mild LVH (خفیف)، Moderate LVH (متوسط)، یا Severe LVH (شدید).
ضخیم شدن خودش بیماری نیست؛ یه «علامت»ه که میگه قلب یه مدت طولانی تلاش کرده شرایط سخت رو جمعوجور کنه. پس کار اصلی اینه که بفهمیم چرا قلب به این نقطه رسیده و چطور باید کمکش کرد.
🟡 اندازه بطنها و دهلیزها — «بزرگ شدن یعنی فشار زیاد بوده؛ خطر فوری نیست»
گاهی توی گزارش نوشته میشه: «بطن چپ بزرگ شده» یا «دهلیز راست کمی گشاد است.»
این جملهها معمولاً خانواده رو نگران میکنه، ولی اجازه بده سادهش کنم: بزرگ شدن قلب یعنی مدتها فشار روی اون قسمت بوده، نه اینکه قرار اتفاق بدی بیفته.
چرا ممکنه بزرگ بشن؟
🟨 فشار خون بالا
🟨 خرابی جزئی دریچهها
🟨 کار زیاد و طولانیمدت قلب
🟨 بعضی بیماریهای کنترلنشده
اگر دکتر تخصصی یا انگلیسی نوشت:
اگر در گزارش نوشته بود LAE (یعنی Left Atrial Enlargement) یا RAE (Right Atrial Enlargement)، منظور بزرگ شدن دهلیز چپ یا راست است.
بزرگ شدن کمک میکند بفهمیم چه فشاری روی آن قسمت بوده و علت اصلی و زمینه ای رو درمان کنیم.
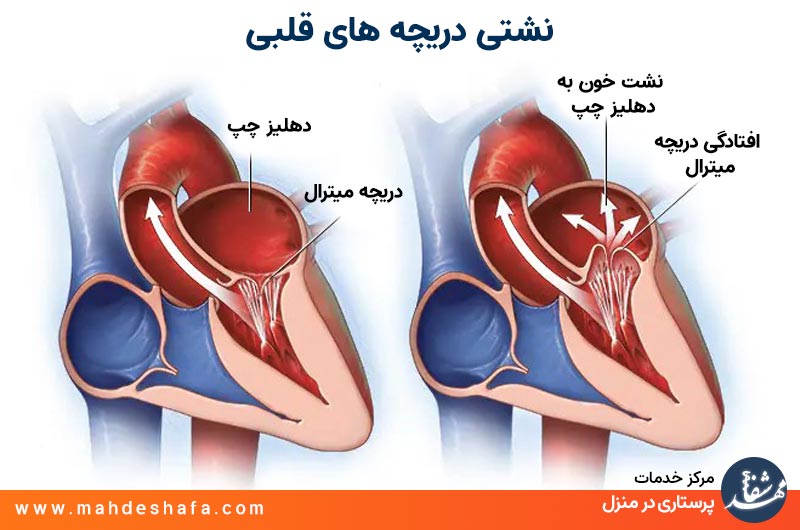
🔴 نشتی دریچهها — «نشتی خفیف همیشه خطرناک نیست»
این یکی از شایعترین چیزهایی است که مردم در اکو میبینن. کلمات اینها معمولاً دیده میشن:
🔺 Mild MR یا Mild TR → نشتی خفیف
🔺 Moderate → متوسط
🔺 Severe → شدید
🔺 Mild (خفیف) : در حد بسیار کم.
آنقدر شایعه که خیلی از آدمها حتی بدون بیماری خاص هم مقداری نشتی خفیف دارن. نگرانکننده نیست.
🔺 Moderate (متوسط) : این یکی نیاز به مراقبت و پیگیری داره، چون اگر رها بشه ممکنه کمکم روی قدرت قلب تأثیر بذاره.
اما هنوز «خطر فوری» محسوب نمیشه.
🔺 Severe (شدید) : اینجا جریان خون زیادی برمیگرده. ممکنه باعث تنگی نفس، خستگی یا بزرگ شدن قسمتهایی از قلب بشه.
این مرحلهست که پزشک معمولاً بررسیهای بیشتری انجام میده و تصمیمگیری درمانی مهم میشه.
تصور کنید دریچه قلب، مثل درِ یک اتاقه.
اگر خیلی کم باز بمونه (Mild)، فقط یه نسیم رد میشه.
اگر کمی بیشتر باز باشه (Moderate)، جریان هوا بیشتره.
اگر خیلی باز بمونه (Severe)، باد شدید رد میشه و دیگه نمیشه نادیدهاش گرفت.
اگر دکتر تخصصی یا انگلیسی نوشت:
MR = Mitral Regurgitation → نشت دریچه میترال
TR = Tricuspid Regurgitation → نشت دریچه تریکوسپید
AR = Aortic Regurgitation → نشت دریچه آئورت
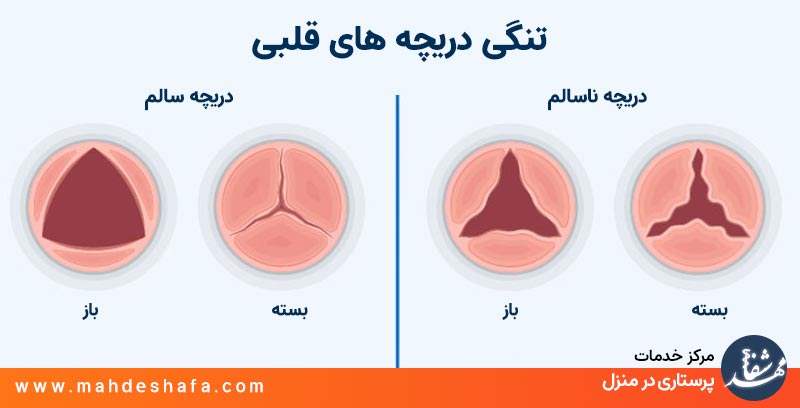
🔶 تنگی دریچههای قلب — «وقتی درِ خروجی قلب سفت میشود»
گاهی مشکل دریچه فقط نشتی نیست؛ بعضی وقتها دریچه سفت و تنگ میشود و خوب باز نمیشود. به این مشکل میگن Stenosis یا تنگی دریچه.
تنگی مثل اینه که درِ یک اتاق خوب باز نشه و راه خروج تنگ بشه. در نتیجه خون باید با زور بیشتری از اون دریچه عبور کنه، و این به قلب فشار اضافه وارد میکنه.
مخففهایی که معمولاً میبینید:
AS = Aortic Stenosis → تنگی دریچه آئورت
MS = Mitral Stenosis → تنگی دریچه میترال
TS = Tricuspid Stenosis → تنگی دریچه سهلتی
کنار اینها همیشه شدت رو هم مینویسن: Mild (خفیف)، Moderate (متوسط)، Severe (شدید)
🌼 تنگی خفیف (Mild) : این مرحله معمولاً مشکلی ایجاد نمیکنه. خون رد میشه، فقط کمی با سختی بیشتر. پزشک فقط توصیه میکنه هرازگاهی پیگیری بشه.
🌿 تنگی متوسط (Moderate) : اینجا قلب باید “زور اضافه” بزنه تا خون رو عبور بده. ممکنه گاهی تنگی نفس خفیف، خستگی یا ضربان نامنظم حس بشه. معمولاً پزشک پیگیری منظمتر توصیه میکنه.
🔥 تنگی شدید (Severe): در این مرحله دریچه خیلی سفت شده و خوب باز نمیشه. خون به سختی رد میشه و فشار زیادی روی قلب میافتد. در این شرایط معمولاً نیاز به بررسی دقیق و تصمیم درباره درمان است (دارو، بالون، جراحی یا تعویض دریچه).
تنگی دریچه سالها طول میکشد تا شدید شود. خیلی وقتها با چکاپ منظم، حتی اگر تنگی باشد، زودتر کنترل و مدیریت میشود و اجازه نمیدهیم به مرحله بد برسد.
وقتی پزشک میگه «اکو نرماله» یا «مشکل داره» دقیقاً یعنی چی؟
وقتی پزشک میگه «اکو نرماله»، پشتش یک تصویر خلاصه اما مهم قرار داره. یعنی قلب از نظر ساختار و عملکرد، نشونهای از خطر فوری یا اختلال جدی نداره:
🟢 اندازه قلب طبیعیه؛ نه بزرگ شده، نه فشرده.
🟢 دیوارهها ضخامت اضافی ندارن؛ یعنی قلب مجبور نیست با فشار اضافه کار کنه.
🟢 قدرت پمپاژ خوبه؛ خون درست میچرخه و بخشها خوب با هم هماهنگن.
🟢 دریچهها درست باز و بسته میشن؛ مثل درهای سالمی که بیصدا کارشونو میکنن.
🟢 فشار داخل قلب در محدوده معمولیه؛ نه بار اضافی روشه، نه نشونهای از گرفتگی جریان خون دیده میشه.
به زبان خیلی خودمانی: قلب داره کارشو درست انجام میده.
پس چرا با وجود اکو طبیعی، دارو تجویز میشه؟
اینجا معمولاً خانوادهها گیج میشن. ولی اکو فقط «عکس لحظهای» از ساختار قلبه. همه ماجرا نیست. ممکنه:
🔵 تپش قلب زیاد باشه
🔵 فشار خون بالا باشه
🔵 قند خون مشکلساز شده باشه
🔵 ریتم قلب ناپایدار شده باشه
🔵 بیمار درد قفسه سینه داشته باشه
اینها مسائلی هستن که حتی با یک اکو کاملاً سالم هم نیاز به دارو دارن. درست شبیه اینکه موتور ماشین سالمه، ولی لاستیکها نیاز به باد دارن. سلامت یک بخش، مساوی سلامت کل سیستم نیست.
وقتی پزشک میگه «یه مشکلی هست»، یعنی چی؟
اینجا معمولاً خانواده مضطرب میشن، اما تو دنیای قلب «مشکل» همیشه «خطر» نیست. خیلی وقتها منظور پزشک مواردی مثل اینهاست:
🟡 نشت خفیف دریچه – معمولاً بیخطر و قابل پیگیری.
🟡 کمی افزایش ضخامت عضله قلب – بیشتر نشونه فشار خون بالاست تا یک مشکل مستقل.
🟡 اندازه بطن یا دهلیز کمی بزرگتر از حد معمول – چیزی که با کنترل سبک زندگی و دارو آرام میگیره.
این موارد بیشتر علامتهای اولیه هستن. یعنی: «زیر نظر داشته باشیم، نه اینکه نگران بشیم.» مثل وقتی که دندانپزشک میگه «یه نقطه پوسیدگی ریز داری»—یعنی الان درد نمیدی، ولی بهتره رسیدگی بشه.
اما چه چیزهایی واقعاً مهمترن و باید جدیتر گوش داد؟
اگر تو گزارش اکو یا حرف پزشک کلمات زیر دیده شد، معمولاً یعنی لازمِ توضیح بیشتری داده بشه:
🔴 Severe (شدید)
🔴 EF پایین به شکل قابلتوجه (قدرت پمپاژ کاهش قابلمشاهده)
🔴 فشار ریوی بالا
🔴 نارسایی دریچهای پیشرفته
اینها یعنی قلب هنوز کار میکنه، اما نیاز به برنامه درمانی دقیقتری وجود داره.
خیلیها از پرسیدن سؤال خجالت میکشن. اما واقعیت اینه: پرسیدن حق شماست. فهمیدن وضعیت، درمان رو بهتر پیش میبره و بهتره بی رودرواستی سوالاتتون رو از دکتر بپرسین.
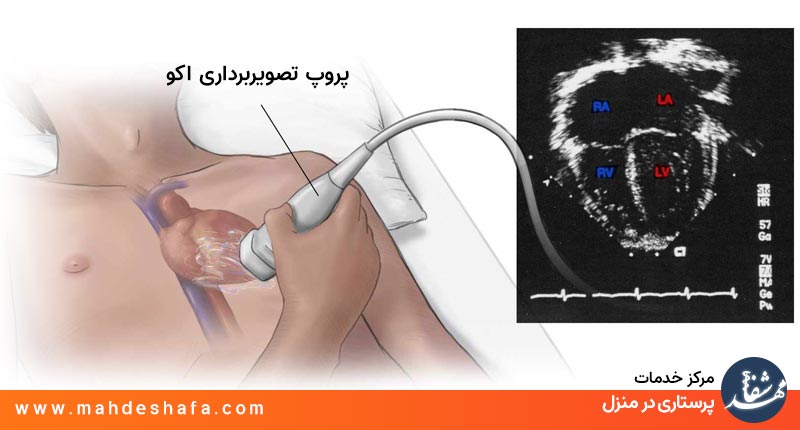
سایت معتبر NHS میگه اکوکاردیوگرافی (Echo) یعنی استفاده از امواج صوتی تا «تصویر زنده» از قلبت بسازه — دیوارهها، دریچهها، حفرهها و جریان خون.اگر دکتر اکو نوشته، یادت باشه: هدفش فقط دیدن ظاهر نیست، بلکه بررسی کامل عملکرد قلبه — یعنی ببینه قلبت چطوری پمپاژ میکنه.
از کجا بفهمیم نتیجه اکو خطرناک شده؟ نکات هشدار
گاهی اکو چیزی نشون میده که «فوری خطر» نیست، اما بیتفاوت هم نمیشه ازش گذشت. اینها همون جاهاییان که پزشک معمولاً توصیه به پیگیری سریعتر میکنه. اگر توی گزارش اکو یکی از موارد زیر دیده شد، یعنی بهتره خانواده کمی گوشبهزنگتر بشن:
🔴 EF زیر ۳۰٪
این یعنی قدرت پمپاژ قلب بهطور قابل توجهی افت کرده.
معمولاً بیمار زود خسته میشه، فعالیتها براش سنگین میشه و باید حتماً زیر نظر دقیق متخصص باشه. این وضعیت قابل مدیریت هست، ولی بیتوجهی بهش میتونه دردسرساز بشه.🔴 نشت شدید یکی از دریچهها (Severe Regurgitation)
در این حالت خون درست یکطرفه پیش نمیره و بخشی از جریان برمیگرده. معمولاً با تنگی نفس، ورم پا، یا احساس خستگی مفرط همراهه. درمان این وضعیت بسته به نوع دریچه، سن بیمار و علائم متغیره.🔴 فشار ریوی بالا (Pulmonary Hypertension)
اگر توی گزارش نوشته شده بود Pulmonary Pressure Elevated یا مقادیر فشار بالا بود، یعنی قلب داره با «زور بیشتر» خون رو به ریهها میفرسته.
این مسئله میتونه نشونه مشکل ریوی، قلبی یا ترکیبی باشه و نیاز به بررسی دقیقتر داره.🔴 بزرگی شدید بطن چپ یا راست
وقتی بطنها خیلی بزرگ شده باشن، یعنی قلب مدتها زیر فشار بوده؛ مثلاً بهخاطر فشار خون بالا، مشکلات دریچهای یا بیماریهای عضله قلب.
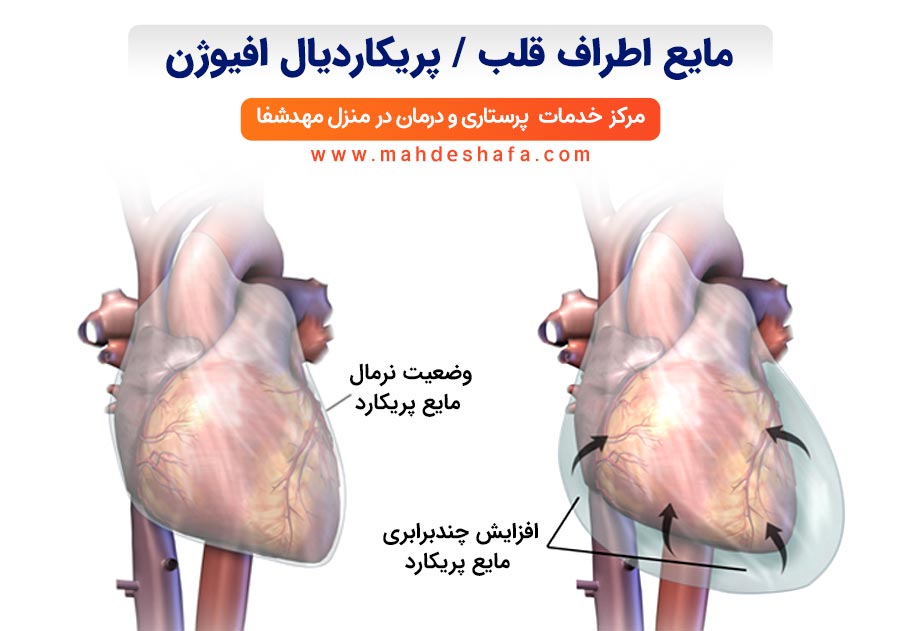
بزرگی خفیف معمولاً خطرناک نیست، اما شدید بودنش نیاز به برنامه درمانی مشخص داره.🔴 مایع دور قلب (Pericardial Effusion)
مقدار کم مایع معمولاً جدی نیست، اما اگر زیاد باشه ممکنه به قلب فشار بیاره. این مورد یکی از چیزهاییه که پزشک معمولاً سریعتر پیگیری میکنه چون نباید اجازه داد به مرحله خطرناک برسه.
مراقبتهای ویژه ICU و CCU در منزل | خدمات تخصصی مهدشفا
آرامش بیمار در منزل با مراقبتهای حرفهای مهدشفا! تیم متخصص ما با تجهیزات پیشرفته ICU و CCU، خدمات مراقبتهای ویژه را در منزل شما در تهران و کرج ارائه میدهد. همین حالا برای مشاوره و رزرو 02146131242 تماس بگیرید!
آمادگی قبل از اکو قلب؛ چه کارهایی انجام بدیم تا نتیجه دقیقتر بشه؟
قبل از اینکه وارد اتاق اکو بشید، چند تا نکته ساده وجود داره که میتونه دقت نتیجه اکو قلب رو خیلی بالاتر ببره. خیلی از خانوادهها فکر میکنن اکو فقط یک کار روتین و سادهست و نیازی به آمادگی خاصی نداره، اما واقعیت اینه که بعضی رفتارها، داروها و حتی استرس روزانه میتونن روی کیفیت تصویربرداری قلب اثر بذارن. این بخش دقیقاً برای همینه: اینکه بدون اضطراب و به زبون خیلی ساده بدونید قبل از اکو چه کارهایی لازم و چه چیزهایی غیرضروریه. آمادهاید با خیال راحت وارد مراحل بعدی بشیم؟
چه کسانی باید اکو انجام بدهند و پزشک چرا درخواست میدهد؟
خیلی وقتها خانوادهها میپرسن: «ما واقعاً لازم دارم اکو بگیریم؟ یعنی مشکلی هست؟» نه، همیشه اینطور نیست. پزشک فقط وقتی درخواست اکوی قلب میده که بخواد خیالش از چند تا موضوع مهم راحت بشه. اکو یک تست بیخطر، بدون درد و بسیار دقیق برای بررسی ساختار و عملکرد قلبه.
اکو معمولاً برای افرادی درخواست میشه که یکی از این شرایط رو دارن:
درد یا سنگینی قفسه سینه
تنگی نفس یا ضعف و خستگی غیرعادی
تپش قلبهای تکراری یا ضربان نامنظم
سابقه خانوادگی بیماری قلبی
فشار خون بالا یا مشکلات دریچهای
بررسی وضعیت قلب قبل از جراحیها
گاهی هم پزشک برای اطمینان از نرمال بودن عملکرد قلب در افراد سالم یا ورزشکار اکو درخواست میکنه.
فرض کنید پدری ۶۵ساله با تنگی نفس خفیف مراجعه میکنه. پزشک برای اینکه نگرانیش فقط استرس نباشه، اکو درخواست میده تا مطمئن بشه که قلبش خوب پمپ میزنه و دریچهها سالم هستن. همین یک تست میتونه خیال خانواده رو راحت کنه.
اگر پزشک اکو نوشته، بهتره تست رو بهتعویق نندازید. هرچقدر زودتر وضعیت قلب مشخص بشه، تصمیمگیری هم راحتتره.
آیا قبل از اکو باید ناشتا باشیم؟
نه، برای اکو معمولی اصلاً لازم نیست ناشتا باشید. اکوی قلب، برخلاف تستهایی مثل آندوسکوپی یا سونوگرافی شکم، هیچ ارتباطی با معده یا سیستم گوارش نداره. شما میتونید قبل از اکو غذا بخورید، آب بنوشید و کار روزمرهتون رو انجام بدید.
اما یک نکته کوچک هست:
اگر قرار باشه اکوی استرس انجام بدید (اکویی که همراه با فعالیت بدنی یا دارویی انجام میشه)، ممکنه پزشک ازتون بخواد ۲ تا ۳ ساعت قبلش چیزی نخورید. دلیلش هم فقط اینه که طی تست احساس سنگینی نکنید.
Echo همون سونوگرافی قلب؛ دقیقتر از ECG
خیلیها ECG و اکو رو یکی میدانند، اما Mayo Clinic تأکید میکند اکو (Heart ultrasound) ساختار قلب و جریان خون را نشان میدهد، نه فقط ریتم ضربان.یعنی اگر دکتر ازت ECG خواست، اون برای بررسی ریتم بود — اما برای بررسی «عملکرد واقعی قلب» حتماً اکو لازم است.
داروهایی که قبل از اکو باید بخوریم یا نخوریم
داروها یکی از مهمترین عوامل تأثیرگذار روی نتیجه تستهای قلبی هستن. خیلی مهمه که بدونید کدوم دارو رو قبل از اکو بخورید و کدوم رو بهتره موقتاً کنار بذارید. البته این موارد همیشه باید با نظر پزشکتون باشه.
🟠 موارد مهمی که باید بهش توجه کنید:
داروهای قلبی مثل فشار خون، نارسایی قلبی، رقیقکنندهها و داروهای ضدآریتمی معمولاً باید طبق روال مصرف بشن.
داروهای ضربانساز یا کاهنده ضربان (مثل بتابلوکرها همچون کنکور، متورال و متوپرولول و متوهگزال) ممکنه در اکوی استرس تعلیق بشن، ولی در اکو معمولی مشکلی ایجاد نمیکنن.
داروهای آرامبخش یا ضداضطراب باعث بهتر شدن کیفیت بررسی میشن، چون استرس رو کمتر میکنن. البته فقط در صورت نیاز.
داروهای دیورتیک (ادرارآور) اگر معدهتون خالی باشه ممکنه ضعف بیارید، پس بهتره همراه غذای سبک مصرف بشن.
آیا استرس و ضربان بالا نتیجه اکو را تغییر میدهد؟
بله، کاملاً. استرس میتونه ضربان قلب رو بالا ببره و این موضوع گاهی باعث میشه تصویر اکو کمتر شفاف یا تغییرات کوچک در عملکرد قلب دیده بشه. البته جای نگرانی نیست؛ تکنسین یا پزشک معمولاً میفهمه ضربان بالا مربوط به اضطرابه یا مشکل قلبی.
اگر بیمار مضطربه، این نکات کمک میکنه:
🟣 ۵ دقیقه تنفس آرام قبل از شروع کار
🟣 ملاقات با تکنسین یا پزشک قبل از تست برای ایجاد اطمینان
🟣 پرهیز از خوردن قهوه یا نوشابه انرژیزا قبل از تست
🟣 حضور یکی از اعضای خانواده کنار بیمار اگر امکانش باشه
استرس نتیجه اکو رو خراب نمیکنه، فقط ممکنه تفسیرش رو سختتر کنه. پس چند دقیقه آرامسازی ارزشش رو داره.
اگه بیمار شما بهخاطر سن بالا، ضعف یا مشکلات حرکتی نمیتونه به مرکز درمانی بره، تیم مهدشفا با پرستاران حرفهای و پزشکان متخصص میتونه اکو، ویزیت و مراقبتهای قلبی را در منزل انجام بده.
برای راهنمایی سریع و گرفتن نوبت، همین حالا با مهدشفا تماس بگیرید.
مراقبت قلبی استاندارد بیمارستانی، اما در خانه شما
پرستاران مهدشفا متخصصان آموزش دیدهی مراقبت از بیماران قلبیان؛ از کنترل دقیق علائم حیاتی تا مدیریت داروهای تخصصی و جلوگیری از عوارض خطرناک. با این خدمات، بیمار بدون خستگی رفتوآمد یا ریسک عفونت، همان مراقبت استاندارد را در خانه دریافت میکند. برای مشاوره رایگان تماس بگیرید:
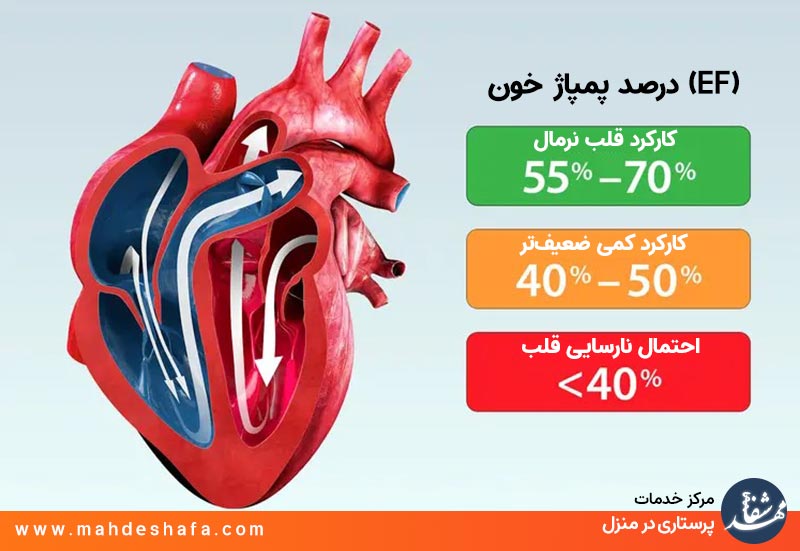
در اکو قلب EF یعنی چی؟ محبوبترین عددی که همه دنبالشن!
اگه تا حالا جواب اکو قلب رو از پزشک گرفته باشید، احتمالاً اولین چیزی که نگاه کردید عدد EF بوده. EF یا «کسر جهشی قلب» یکی از مهمترین شاخصها توی تفسیر اکو قلبه که معمولامردم اونو با عنوان “عدد کارکرد قلب” میشناسن؛ چون مشخص میکنه قلب چقدر خوب خون رو پمپ میکنه. این عدد معمولاً باعث نگرانی یا آرامش خانوادهها میشه و همه دوست دارن بدونن: «EF چنده؟ خوبه یا نه؟ باید نگران باشیم؟»
اینجا قراره خیلی ساده، قابل فهم و بدون اصطلاحات سنگین، همه چیز درباره EF رو توضیح بدیم تا با خیال راحتتر ادامه مقاله رو بخونید.
EF نرمال چند حساب میشه؟ جدول عدد EF برای همه سنها
EF همون درصد خونیه که قلب در هر ضربان بیرون میفرسته.
اگر EF بالاتر باشه → یعنی قلب قدرت پمپاژ خوبی داره
اگر EF پایینتر باشه → یعنی نیرو کمتر شده یا علتهایی مثل فشار خون، کمخونی، آریتمی، مشکل دریچه و… دخالت دارن
EF یک “عدد تنها” نیست؛ باید کنار علائم و وضعیت بیمار معنی پیدا کنه.
📊 جدول EF نرمال برای سنها + نکات کاربردی
🟢 کودکان و نوجوانان → ۵۵ تا ۷۰٪
قلبشون تازهنفسه، پمپاژ قویتره
اگر عددی مثل ۵۰٪ دیدین، عجله نکنین؛ پزشک همیشه یک نگاه کلی به رشد، علائم و سابقه داره
EF پایینتر در بچهها معمولاً نیازمند بررسی جدیتره، اما نه اینکه همون لحظه وحشت کنیم
🟢 بزرگسالان → ۵۰ تا ۷۰٪
در بزرگسالان ۵۵–۶۰٪ بهترین بازهی معمولیه
۵۰٪ هم هنوز نرمال حساب میشه، مخصوصاً اگر بیمار هیچ علامتی نداشته باشه
اگر EF زیر ۵۰ باشه، پزشک دنبال علت میگرده (مثلاً فشار خون، مشکل دریچه یا تپش نامنظم)
این نکته مهمه که بدونین خیلیها با EF=45 کاملاً طبیعی زندگی میکنن و اصلاً علامت ندارن
🟡 افراد بالای ۶۵ سال → ۴۵ تا ۶۰٪
با بالا رفتن سن، EF کمی افت میکنه و این طبیعیه
EF حدود ۴۸–۵۵ برای سالمندان و بدون علامت کاملاً قابل قبول و طبیعیه
اگر پا ورم نداره، تنگی نفس نیست و فشار خون کنترلشدهست → جای نگرانی وجود نداره
🎯 چند مثال کاربردی و مهم
بابای ۷۰ ساله با EF=48٪ و بدون تنگی نفس → طبیعی و قابل قبول.
خانم ۵۵ ساله با EF=52٪ اما تپش قلب و فشار بالا → باید علت کنترل بشه، EF بهتنهایی مهم نیست.
جوان ۳۰ ساله با EF=45٪ → نیاز به بررسی دقیقتر (معمولاً نه چیز ترسناک، بلکه قابل درمان).
چی با Echo مشخص میشه؟ از دریچه تا دیواره و ضخامت
با اکو میشه بفهمی: آیا دریچههای قلبت سالماند؟ آیا عضله قلب ضخیم شده؟ آیا حفرهها بزرگاند؟ یا دیواره قلب درست پمپاژ میکند؟ اگه دیدی تو گزارش هر کدوم تغییر داشت، نشونه جدی است برای پیگیری بیشتر — حتی اگر حالات بد نباشه.
EF پایین یعنی چی و از چه عددی باید نگران شد؟
وقتی میگیم EF پایین، منظور اینه که بطن چپ نتونه خون رو با قدرت کافی پمپاژ کنه. اما این «پایین» بودن خودش چند درجه داره و هر درجه معنی خاصی.
🔻 از چه عددی باید نگران شد؟
🔴 EF زیر ۴۰٪ → “کاهش عملکرد قلب”
یعنی قدرت پمپاژ از حد معمول پایینتره
ممکنه بیمار تنگی نفس، ورم پا، خستگی زودرس داشته باشه
این مرحله معمولاً با دارو، رژیم کمنمک، کنترل فشار خون و پیگیری دقیق، کاملاً قابل مدیریت هست
خیلیها در همین رنج EF، زندگی کاملاً عادی دارن
🔴 EF زیر ۳۰٪ → “مرحله جدیتر”
یعنی عملکرد قلب ضعیفتر شده و باید مراقبتها دقیقتر بشه
پزشک معمولاً داروهای تخصصیتر اضافه میکنه
ممکنه نیاز به بررسی آریتمی، دریچهها یا حتی دستگاههای کمکی باشه
اما همچنان خیلی از بیماران با EF=25–30 سالها زندگی شاد و معمولی دارن (به شرط مراقبت درست)
🔴 EF زیر ۲۰٪ → “وضعیت حساس و قابل کنترل با مراقبت ویژه”
اینجا قلب واقعاً تحت فشار قرار داره
بیمار ممکنه با فعالیت سبک هم تنگی نفس یا ضعف داشته باشه
نیاز به پیگیری مداوم، مصرف دقیق دارو و مراقبت نزدیک داره
اما باز هم این به معنی «پایان راه» نیست؛
EF در بسیاری از افراد با درمان درست بالا میره یا حداقل پایدار میمونه.
🌿 نکته خیلی مهم:
EF پایین همیشه مساوی “حال بد” نیست! گاهی بیمار EF=25 داره ولی کاملاً سرحال راه میره.
گاهی یکی EF=45 داره اما با چند پله نفس کم میآره. پس پزشک همیشه عدد + علائم + وضعیت کلی بدن رو کنار هم میسنجه.
🧡 یک تجربه واقعی از بیماران مرکز مهدشفا
خانمی ۶۲ ساله با EF=۳۵٪ و تنگی نفس مراجعه میکنه. پزشک داروی دقیقتر میده، مصرف نمک کم میشه، فشار خون تنظیم میشه، سه ماه بعد EF میرسه به ۴۲٪.
💬 پس EF پایین، یک خط ثابت نیست. بالا و پایین میره و با درمان درست بهتر میشه.
🧩 علت رایج افت EF قلب چیه؟
🔸 فشار خون بالا
🔸 مشکل دریچهها
🔸 حمله قلبی یا تنگی عروق
🔸 تپش قلب نامنظم (مثل AF)
🔸 کمخونی
🔸 مشکلات تیروئید
🔸 استرس شدید
🔸 عفونتها یا بیماریهای حاد
خیلی از اینها کاملاً قابل درمان هستن و با تنظیمشون EF بالا میره.
چرا بعضی وقتها EF نرماله ولی بیمار هنوز علامت قلبی داره؟
این یکی از گیجکنندهترین سؤالهاست و اتفاقاً خیلی هم رایجه. خانواده میگن: «دکتر! EF که نرماله، پس چرا هنوز نفستنگی داره؟»
چند دلیل مهم داره که با هم مرورشون میکنیم:
🔵 مشکل در دریچهها: ممکنه دریچه قلب نشت یا تنگی داشته باشه و EF نرمال نتونه اون رو پوشش بده.
🔵 سفت شدن عضله قلب (دیستولی): قلب خوب پمپ میکنه ولی خوب پر نمیشه؛ یعنی EF گولزنندهست.
🔵 مشکلات ریوی یا کمخونی: علائم قلبی میدن ولی ربطی به EF ندارن.
🔵 آریتمیهای قلبی: ضربان نامنظم باعث خستگی و تنگی نفس میشه، حتی با EF کاملاً طبیعی.
🔵 اضطراب و حملات پانیک: خیلی شبیه علائم قلبیه و خانوادهها رو نگران میکنه.
پس یادتون باشه:
اگر EF نرماله ولی بیمار علامت داره، لازم نیست وحشت کنید؛ مسئله معمولاً جای دیگریست و با بررسی دقیق حل میشه.
پایش لحظهای و رسیدگی منظم؛ چیزی فراتر از یک پرستار معمولی
مهدشفا فقط اعزام پرستار نیست؛ تیم نظارتی داریم که روند بهبود بیمار قلبی را روزانه بررسی میکند.
پرستار طبق چکلیست تخصصی کار میکند: کنترل فشار، ضربان، اکسیژن، ورم پاها، تنگی نفس، مصرف دارو و هشدار علائم خطر.
در صورت نیاز هم با پزشک هماهنگی میشود. همین حالا با ما تماس بگیرید:
مهمترین یافتههای اکو قلب و معنی هرکدام
خیلی از خانوادهها بعد از دریافت نتیجه اکو قلب با یکسری اصطلاحات تخصصی روبهرو میشن که در نگاه اول ترسناک به نظر میرسه. اما واقعیت اینه که بیشتر این اصطلاحات فقط توصیف دقیق عملکرد قلب هستن و همیشه به معنی مشکل جدی نیست. توی این بخش مهمترین یافتههای اکو رو خیلی ساده و قابل فهم توضیح میدم تا وقتی گزارش رو میخونید دقیقاً بدونید هر عبارت یعنی چی و چه زمانی باید نگران شد. این توضیحات کمک میکنه معنی کلی «یافتههای اکو قلب» رو بهتر بشناسید و با خیال راحتتری تصمیم بگیرید.
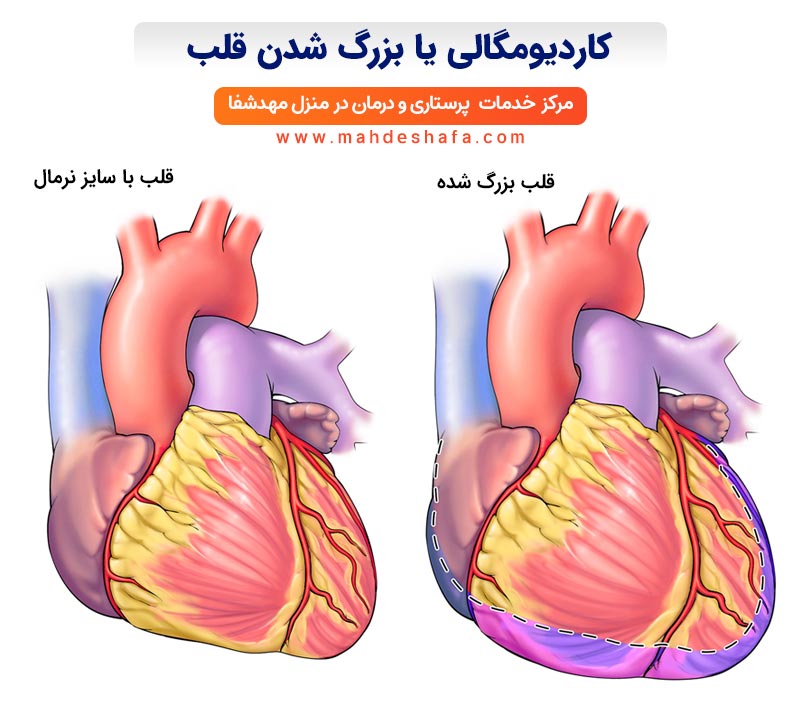
اگر نوشته «قلب بزرگ شده» یا «عضله ضخیم شده» یعنی چی؟
وقتی روی برگه اکو چشمتون به جملههایی مثل «قلب بزرگ شده» یا «عضله ضخیم شده» میافته، طبیعیه که یکهو ضربان قلب خودتون هم تندتر بشه. ولی بدونین که این عبارتها همیشه معنای «بیماری جدی» یا «خطر فوری» نمیدن. بیشتر شبیه یک تلنگر ملایم از طرف قلب هستن که میخواد بگه:
«شرایط یکم سخت شده، لطفاً به من برس!»
در توضیح پزشکی، وقتی نوشته شده Heart Enlarged یعنی اندازهی حفرههای قلب بیشتر از حد نرمال شده؛ مثل اینکه یک بادکنک کمی بیشتر از حالت معمول باد شده باشه.
از اون طرف، وقتی نوشته LVH، یعنی عضله بطن چپ ضخیمتر شده. این یکی مثل همون ورزشکاریه که زیاد تمرین کرده و عضلههاش گندهتر شده… فقط فرقش اینه که قلب، این «بدنسازی» رو بهخاطر فشار یا کار زیاد انجام داده، نه برای زیبایی!
در برگه اکو اگر نوشته قلب بزرگ شده (Dilatation/Cardiomegaly) یعنی حفرهها گشاد شدهاند،
اگر نوشته شده عضله ضخیم شده (Hypertrophy/LVH) یعنی دیوارهها قطور شدهاند.
هر دو حالت یک واکنش دفاعی بدن به فشارهای طولانیمدته، نه یک «فاجعه پزشکی».
حالا این فشار از کجا میاد؟ اینجاست که داستان برای خانوادهها روشنتر میشه. در بیشتر مواقع، دلیلش سالها فشار خون بالاست؛ قلب مجبور بوده قویتر از حالت معمول پمپ کنه تا خون جلو بره.
گاهی هم پای اضافهوزن و چاقی وسطه؛ بدنِ بزرگتر یعنی کارِ بیشتر برای قلب.
یا ممکنه یک مشکل دریچهای باعث شده خون راحت رفتوآمد نکنه و قلب مجبور شده جبرانی کار کنه.
حتی چیزهایی مثل کمخونی شدید یا مشکلات تیروئید هم میتونن قلب رو وارد مد «اضطراری» کنن و باعث بشن عضله ضخیم بشه.
برای اینکه تصویر واضحتر بشه، بذار چند علامت رایجی که همراه این وضعیتها دیده میشن رو بگم. قرار نیست همهٔ اینها با هم رخ بدن، اما اگر یکیدو مورد وجود داشته باشه، معمولاً قابل توجهه:
🟢 تنگی نفس موقع راه رفتن یا بالا رفتن از پله
🟢 ضربان تند یا نامنظم
🟢 ورم پا یا مچ
🟢 خستگی زودتر از حالت معمول
اگر هیچکدوم از اینها وجود نداشته باشه، خیلی وقتها این جملهها تنها یک هشدار زودهنگام هستن؛ نه خطر واقعی.
قسمت امیدوارکننده این توضیحات اینه که خیلی وقتها این تغییرات قابل برگشت هستن.
بهخصوص اگر ریشهٔ مشکل پیدا و درمان بشه. خیلی از بیمارها بعد از چند ماه که فشار خونشون کنترل میشه، وزن کم میکنن، نمک غذا کم میشه یا مشکل تیروئیدشان درمان میشه، اندازه قلبشون تا حد زیادی به حالت طبیعی برمیگرده. حتی گاهی در اکوهای بعدی، پزشک میگه: «بهتر شده، خیالتون راحتتر.»
🟣 کنترل فشار خون
🟣 کاهش وزن
🟣 رژیم کمنمک
🟣 درمان کمخونی و تیروئید
🟣 درمان مشکل دریچه یا تنظیم ضربان قلب
اینها چیزهایی هستن که واقعاً تأثیر مشخصی روی وضعیت قلب میگذارن.
بزرگ شدن قلب یا ضخیم شدن عضله یعنی قلب تحتفشاره، نه اینکه تسلیم شده باشه. اگر به موقع رسیدگی بشه، خیلی وقتها دوباره به روال طبیعی برمیگرده.
نتیجه اکو = راهنمای درمان و زندگی بعدی
اگر Echo نشون داد قلبت خوب پمپاژ نمیکنه، یا دریچه دچار نشت یا تنگی است، پزشک بر اساس همان تصویر اکو برات دارو، مراقبت یا حتی عمل پیشنهاد میده .پس یادت باشه: برگه اکو فقط یه آزمایش نیست — نقشه راه برای سلامت قلبته.
مشکل دریچه قلب در اکو چطور گزارش میشود؟ (نارسایی و تنگی)
خیلی از خانوادهها وقتی برگه اکو را باز میکنند، اولین چیزی که چشمشان را میگیرد همین اصطلاحهای عجیبوغریب کنار اسم دریچههاست: Mild MR، Moderate Stenosis، Severe Regurgitation و کلی مخفف دیگر که اگر توضیح داده نشود، کاملاً نگرانکننده به نظر میرسند. اما بدونین که خیلی از اینها فقط «شرح دقیق وضعیت» هستند، نه «خبر بد».
برای اینکه تصویر واضحتری داشته باشید، تصور کنید دریچههای قلب مثل درهای یک خانه هستند. قرار است هر بار که باز میشوند، راه را باز کنند و وقتی بسته میشوند، از برگشتن چیزی جلوگیری کنند.
وقتی این «درها» خوب بسته نشوند، ماجرا میشود نارسایی دریچه — یعنی کمی از خون به عقب برمیگردد. و اگر خوب باز نشوند، میگوییم تنگی دریچه — یعنی مسیر عبور خون تنگ شده و فشار بیشتری به قلب وارد میشود.
در گزارش اکو معمولاً شدت نارسایی یا تنگی را در سه سطح مینویسند. اما اینکه هرکدام از اینها دقیقاً یعنی چه، چیزیه که اغلب خانوادهها را سردرگم میکند:
🟢 Mild (خفیف)
• این مرحله معمولا چیزی نیست که بخواهید نگرانش باشید. خیلی وقتها طبیعی محسوب میشود، مخصوصاً دربارهی دریچه سهلتی یا میترال.
• بیشتر نقش «ثبت وضعیت» را دارد، نه «علامت خطر».
🟡 Moderate (متوسط)
• اینجاست که پزشک ممکن است توصیه کند بیمار هر چند وقت یکبار اکو را تکرار کند.
• خستگی بیش از حد، ورم پا یا تپش قلب اگر همراهش باشد، اهمیت پیدا میکند.
🔴 Severe (شدید)
• این مرحله نیاز به بررسی تخصصیتر دارد.
• ممکن است لازم باشد دارو تنظیم شود یا در برخی موارد، بررسیهای تکمیلی مثل آزمایش، تست ورزش یا حتی مشاوره جراحی انجام شود.
گاهی در برگه اکو نوشته شده: “Mild Tricuspid Regurgitation” → نارسایی خفیف دریچه سهلتی
و بیمار یا خانوادهاش بهشدت نگران میشوند… درحالیکه بیش از ۳۰٪ افراد کاملاً سالم همین مورد را دارند و اصلاً هم نیاز به درمان ندارد.
پس همیشه یادتان باشد:
✨ شدت نارسایی یا تنگی را جدا از علائم بیمار قضاوت نکنید. اگر فردی نارسایی خفیف دارد اما هیچ علامتی ندارد، معمولاً صرفاً نیاز به پیگیری دورهای دارد، نه درمان فوری.
مایع اطراف قلب یا افیوژن در اکو چطور گزارش میشود و آیا نگرانکننده است؟
وجود مایع اطراف قلب (Pericardial Effusion) از آن چیزهایی است که وقتی خانوادهها در برگه اکو میبینند، اغلب اولین واکنششان این است: «یعنی چی؟ خطر داره؟ باید سریع بیمارستان ببریمش؟»
افیوژن قلب همیشه یک «وضعیت اورژانسی» نیست. خیلی وقتها فقط یک التهاب ساده بوده، یا بعد از یک بیماری ویروسی بهوجود آمده و خودش هم بهمرور برطرف میشود. اما برای اینکه دقیق بفهمیم جدی است یا نه، اکو سه نکتهی مهم را در گزارش مشخص میکند.
🟣 ۱. مقدار مایع چقدر است؟
تو گزارش معمولاً مینویسند: Mild / Moderate / Severe و هرکدام یک معنی مشخص دارد.
🟢 خفیف (Mild)
وقتی مقدار مایع خیلی کم باشد، معمولاً نیاز به اقدام فوری نیست. در اکثر موارد فقط باید هر چند هفته یکبار تحت نظر باشد تا مطمئن شویم بیشتر نشده.
بیمار اگر علائم خاصی نداشته باشد، زندگی روزمرهاش بدون مشکل ادامه پیدا میکند.
🔵 متوسط (Moderate)
اینجا دیگر باید علت را پیدا کرد: آیا التهاب است؟ بعد از یک عفونت ویروسی رخ داده؟ مربوط به مشکلات تیروئید یا کلیه است؟
در این سطح ممکن است پزشک داروهای ضدالتهاب یا داروهای تکمیلی تجویز کند.
🔴 زیاد (Severe)
وقتی مایع زیاد باشد، احتمال اینکه روی قلب فشار وارد کند بالا میرود. در این حالت اکثراً پزشک توصیه میکند بیمار سریعتر بررسی تخصصی شود تا مشخص شود آیا نیاز به تخلیه مایع وجود دارد یا نه.
🟣 ۲. سرعت تجمع مایع چقدر است؟
گاهی مقدار مایع زیاد نیست اما خیلی سریع جمع شده؛ همین موضوع میتواند مشکلساز باشد.
اگر مایع آهسته و تدریجی جمع شود، معمولاً بدن فرصت پیدا میکند خودش را با شرایط تطبیق دهد؛ پس خطرش کمتر است.
ولی اگر سریع جمع شود—حتی اگر مقدارش زیاد نباشد—ممکن است باعث تنگی نفس، فشار قفسه سینه یا افت فشار خون شود.
پزشک در اکو و معاینه معمولاً متوجه این موضوع میشود و تصمیمگیری دقیقتری میگیرد.
🟣 ۳. آیا نشانهای از فشار روی قلب وجود دارد؟ (Tamponade / تامپوناد قلبی)
در گزارش اکو اگر نوشته باشند: وجود تامپوناد قلبی یا Signs of Tamponade این یعنی قلب تحت فشار است و باید خیلی سریعتر اقدام شود. تامپوناد وضعیتی است که مایع آنقدر نزدیک قلب جمع میشود که اجازه نمیدهد حفرهها خوب باز و بسته شوند.
این حالت خوشبختانه کماتفاق میافتد اما وقتی وجود داشته باشد، نیاز به بررسی فوری دارد.
🔸 مهمترین نکته ای که باید بدونین اینه:
وجود مایع اطراف قلب همیشه خطرناک نیست. آنچه تعیینکننده است مقدار مایع، سرعت تجمع و وجود یا عدم وجود فشار روی قلب است.
پزشک با دیدن همین سه مورد تصمیم میگیرد که آیا فقط پیگیری لازم است یا درمان دارویی یا بررسی فوری.
رسیدگی علمی، دقیق و قابلاندازهگیری برای بیماران قلبی
پرستاران مهدشفا دورههای ویژه مراقبت قلبی گذراندهاند و کارها بر پایه پروتکل علمی انجام میشود؛ یعنی هر اقدام قابل ثبت و قابل پیگیری است. این یعنی کاهش بستری مجدد، کنترل بهتر علائم و آرامش بیشتر خانواده. پشتیبانی ما 24 ساعته هست و مشاوره اولیه هم رایگانه!
تفسیر اکو در شرایط خاص (کودکان، سالمندان، بیماران قلبی)
وقتی صحبت از تفسیر اکو در شرایط خاص میشه، منظور اینه که نتیجه اکو برای همهی آدمها یکسان معنی نداره. بدن بچهها با بزرگسالها فرق داره، سالمندان ویژگیهای خودشون رو دارن و بیمارانی مثل افراد مبتلا به نارسایی قلب یا فشار خون بالا، الگوی متفاوتی در اکو نشون میدن. همینجاست که خیلیها موقع دیدن گزارش سردرگم میشن.
توی این بخش خیلی ساده و قابل فهم، توضیح میدم که این تفاوتها یعنی چی و چطور باید نتیجه اکو رو درست تفسیر کرد تا خیالتون از وضعیت قلب عزیزتون راحتتر بشه.
اکو بیماران مبتلا به نارسایی قلب یا فشار خون بالا چه تفاوتی دارد؟
اگر یکی از عزیزان شما نارسایی قلبی یا فشار خون بالا داره، طبیعیه که نتیجه اکو نسبت به افراد عادی چند تفاوت مهم داشته باشه.
در نارسایی قلبی، عضله قلب توان پمپاژ مناسب رو از دست میده. برای همین معمولاً در گزارش با عباراتی مثل EF کاهشیافته، اختلال در حرکات دیواره قلب یا بزرگشدگی بطن چپ روبهرو میشید. اینها دقیقاً همون چیزیه که پزشک برای تنظیم درمان بهش نیاز داره.
اما در فشار خون بالا، جریان داستان فرق میکنه. فشار طولانیمدت باعث ضخیم شدن دیواره قلب میشه؛ چون قلب مثل یک عضله معمولی تلاش میکنه قویتر کار کنه. به همین دلیل ممکنه ببینید نوشته شده:
LVH (ضخیم شدن بطن چپ)
Mild Diastolic Dysfunction (اختلال خفیف در شُل شدن قلب)
Left Atrium Enlargement (بزرگی دهلیز چپ)
اگر در گزارش اکوی بیمار شما EF کم یا دیواره ضخیم دیده شده، نترسید. مهمترین کار پیگیری منظم و کنترل دقیق فشار خون هست.
نتیجه اکو در کودکان و افراد جوان چه تفاوتی دارد؟
خیلی از والدین وقتی اکو کودکشون رو میبینن، با اصطلاحاتی مواجه میشن که براشون عجیب و ترسناک به نظر میرسه. اما واقعیت اینه که قلب کودکان و جوانان با افراد بزرگسال کاملاً متفاوت کار میکنه.
برای مثال، در بچهها:
سرعت ضربان قلب بالاتره و این طبیعیه.
قطر بعضی حفرهها ممکنه کمی متفاوت باشه و هنوز در حال رشد باشن.
نوعی «نارسایی خفیف» در برخی دریچهها مثل TR خیلی وقتها طبیعی و گذراست.
این موضوع باعث میشه گزارش اکو کمی متفاوت از بزرگسالان نوشته بشه. حتی خیلی وقتها عباراتی مثل Mild TR یا PFO کوچک کاملاً طبیعی محسوب میشن و با رشد کودک خودبهخود برطرف میشن.
در افراد جوان هم جریان مشابهه. مثلاً گاهی EF بالای ۶۵٪ در جوانان طبیعی هست و به معنای اینکه قلب قویتر کار میکنه، نه اینکه مشکل داره.
«نتیجه اکو کودک رو با معیارهای بزرگسالان نسنجید. این دو تا هیچ شباهتی به هم ندارن!»
اکو استرس، داپلر و اکو ورزش؛ هر کدوم دقیقاً دنبال چی هستن؟
خیلی وقتها خانوادهها میگن: «دکتر برای بابام اکو نوشته، بعد زیرش نوشته استرس یا داپلر یا ورزش… مگه اکو، اکو نیست؟»
حق هم دارن گیج بشن. چون اسمها شبیهان، ولی کارشون فرق میکنه.
تصور کن قلب مثل یک موتور ماشینه.
گاهی میخوای ببینی در حالت عادی چطوره،
گاهی میخوای ببینی وقتی گاز میدی چه رفتاری داره،
و گاهی هم میخوای بفهمی بنزین چطور توی لولهها جریان پیدا میکنه.
این سه نوع اکو، دقیقاً همین تفاوتها رو بررسی میکنن.
🟢 اکو استرس؛ قلب زیر فشار چهکار میکنه؟
اکو استرس وقتی انجام میشه که پزشک بخواد بدونه قلب در شرایط سختتر چطور عمل میکنه. یعنی وقتی ضربان بالا میره و نیاز بدن به خون بیشتر میشه، آیا همهچیز درست پیش میره یا نه.
در این تست، ضربان قلب یا با ورزش بالا برده میشه یا با داروهایی که اثر ورزش رو شبیهسازی میکنن. بعد دوباره از قلب عکس گرفته میشه.
🔹 چیزی که پزشک دنبالش میگرده اینه که آیا همه قسمتهای عضله قلب در این شرایط خوب منقبض میشن یا نه؟
✔ اگر جایی از قلب موقع استرس خوب حرکت نکنه، ممکنه نشونهی کمخونیِ عضله قلب یا تنگی رگها باشه.
✔ به همین خاطر اکو استرس معمولاً برای بررسی درد قفسه سینه، تنگی نفسهای نامشخص یا احتمال تنگی عروق قلب درخواست میشه.
🔵 داپلر اکو؛ خون چطور و با چه سرعتی حرکت میکنه؟
داپلر اصلاً کارش فرق داره. اینجا تمرکز روی حرکت خونه، نه فقط شکل قلب.
داپلر به پزشک میگه: خون از دریچهها چقدر سریع عبور میکنه و آیا خون برمیگرده عقب یا نه. همچنین میگه شدت نارسایی یا تنگی دریچهها چقدره.
به زبان ساده، داپلر مثل اینه که گوش پزشک رو بذاره روی لولهها و بگه: «جریان نرماله؟ تند شده؟ برگشتی داره؟»
✔ به همین دلیل، وقتی در گزارش نوشته میشه Mild / Moderate / Severe برای دریچهها، تقریباً همیشه این عددها از داپلر بهدست اومده.
✔ دقیقترین ابزار برای قضاوت دربارهی مشکلات دریچهای همین داپلره.
پس اگر دیدید پزشک روی داپلر تأکید کرده، یعنی میخواد شدت واقعی مشکل دریچه رو بدونه.
🟣 اکو ورزش؛ قلب در زندگی واقعی چه میکند؟
اکو ورزش معمولاً روی تردمیل انجام میشه و خیلی به شرایط واقعی زندگی نزدیکه. در واقع پزشک میخواد ببینه قلب وقتی خود بیمار راه میره، نفسنفس میزنه یا فعالیت میکنه چه رفتاری داره.
این تست مخصوصاً برای کسانی مفیده که:
با فعالیت دچار درد قفسه سینه میشن
یا موقع راه رفتن تنگی نفس پیدا میکنن
یا نوار قلبشون واضح نیست اما شک به مشکل عروق وجود داره
✔ اکو ورزش کمک میکنه بفهمیم آیا مشکل قلب فقط در حالت فعالیت ظاهر میشه یا نه. چون خیلی وقتها اکو در حالت استراحت کاملاً نرماله، اما مشکل اصلی فقط موقع فعالیت خودش رو نشون میده.
نتایج تست ورزش چی میتونه باشه و هرکدوم یعنی چی؟
جواب این سؤال فقط یک کلمه نیست. نتیجه تست ورزش در واقع یک داستان کوتاه از رفتار قلب هنگام فعالیته؛ اینکه وقتی ضربان بالا رفت و بدن به خون بیشتری نیاز داشت، قلب چطور از پس کارش براومد.
🟢 نتیجه نرمال (Normal / Negative Test)
خیلی وقتها نتیجه تست ورزش کاملاً طبیعی گزارش میشه. یعنی بیمار روی تردمیل راه رفته، ضربان قلبش به حد انتظار رسیده، فشار خونش واکنش درستی نشون داده و نه در نوار قلب و نه در اکو، نشانهای از کمبود خونرسانی دیده نشده. در این حالت، پزشک با خیال راحتتر میگه که قلب هنگام فعالیت هم خوب کار میکنه.
🟢 در چنین نتیجهای معمولاً:
بیمار درد قفسه سینه نداشته
تنگی نفس غیرعادی ایجاد نشده
حرکت عضله قلب در همه نواحی یکنواخت بوده
برای خانوادهها معنیاش خیلی سادهست: احتمال تنگی مهم رگهای قلب پایین است و فعلاً جای نگرانی جدی وجود ندارد.
🟡 نتیجه مرزی یا مشکوک (Equivocal / Borderline)
اما گاهی نتیجه تست ورزش نه کاملاً سفیدِ سفید است، نه سیاهِ سیاه. اینجاست که در گزارش مینویسند نتیجه مرزی یا مشکوک. در این حالت ممکنه بیمار زودتر از حد انتظار خسته شده باشه، یا تغییرات خیلی خفیفی در نوار قلب دیده شده باشه؛ چیزهایی که بهتنهایی تشخیص قطعی نمیدن، ولی نمیشه بیخیالشون شد.
🟡 این جور نتیجهها معمولاً یعنی:
شاید قلب در بعضی شرایط خاص کمی تحت فشار قرار میگیره
شاید نیاز به بررسی بیشتر یا پیگیری دقیقتر باشه
برای خانوادهها این پیام مهمه: این نتیجه به معنی بیماری خطرناک نیست؛ فقط یعنی پزشک میخواد محتاطانه جلو بره.
🔴 نتیجه غیرطبیعی (Positive Test)
در بعضی موارد، تست ورزش غیرطبیعی گزارش میشه. این زمانیه که هنگام فعالیت، علائمی مثل درد قفسه سینه ظاهر شده یا در نوار قلب و اکو، بخشهایی از عضله قلب خوب حرکت نکردهاند. این تغییرات میتونن نشونهی این باشن که خونرسانی به بعضی قسمتهای قلب موقع فعالیت کافی نیست.
🔴 وقتی تست اینطور گزارش میشه:
پزشک به تنگی عروق یا کمخونی عضله قلب شک میکنه
معمولاً بررسیهای دقیقتر یا درمان دارویی شروع میشه
و اینجا یک نکته خیلی مهمه که خانوادهها باید بدونن: نتیجه غیرطبیعی تست ورزش به معنی سکته یا خطر فوری نیست. برعکس، یعنی مشکل بهموقع دیده شده و فرصت درمان وجود داره.
🟣 نتیجه ناقص (Inconclusive)
گاهی هم تست ورزش ناتمام یا ناقص میمونه. نه بهخاطر قلب، بلکه بهخاطر خستگی پا، درد زانو، سرگیجه یا اینکه بیمار نتونسته به ضربان هدف برسه. در این حالت نتیجه نه خوبه نه بد؛ فقط میگه که تست کامل نشده.
🟣 در چنین شرایطی:
پزشک معمولاً روشهای جایگزین مثل اکو استرس دارویی یا سیتی آنژیو رو پیشنهاد میده
این اتفاق کاملاً رایجه و جای نگرانی نداره
برای خانوادهها مهمه بدونن که ناقص بودن تست، تشخیص منفی یا مثبت محسوب نمیشه.
در نهایت چیزی که بیش از همه اهمیت داره اینه که نتیجه تست ورزش همیشه در کنار حال بیمار تفسیر میشه.
ممکنه دو نفر نتیجهای شبیه هم داشته باشن، اما تصمیم پزشک برای هر کدوم فرق کنه؛ چون سن، فشار خون، دیابت، علائم و سبک زندگی نقش زیادی دارن.
اگر بخوام خیلی ساده جمعبندی کنم:
🟢 اکو استرس → قلب وقتی تحت فشار قرار میگیره چطور خونرسانی میکنه
🔵 اکو داپلر → خون چطور حرکت میکنه و دریچهها چقدر خوب یا بد کار میکنن
🟣 اکو ورزش → عملکرد واقعی قلب در شرایط شبیه زندگی روزمره
Echo امنه — بدون خطر، بدون درد
بر خلاف بسیاری از آزمایشها، اکو با امواج صوتی انجام میشه (نه اشعه یا ماده رادیواکتیو). این روش بیدرد، بیخطر و بدون اثر جانبی است.اگر قراره اکو بدی، نگرانی نداشته باش — راحت دراز میکشی، پروب روی قفسه سینه حرکت میکند و هیچ دردی نداری.
بعد از گرفتن جواب اکو قلب، چه باید بکنیم؟
وقتی جواب اکو قلب را میگیرین، اولین چیزی که سراغتان میآید معمولاً یک عالمه سؤال و نگرانی است. “یعنی این عدد یعنی چی؟ این نوشتهها خطرناکه؟ باید زودتر دکتر رو ببینیم؟” خیالتون راحت، این بخش دقیقا برای همین طراحی شده. قرار نیست شما متخصص قلب باشید؛ فقط باید بدونید بعد از مشاهده نتیجه اکو، چه قدمهایی منطقی و ضروریه. این بخش کمکتون میکنه بفهمید چه زمانی نیاز به اقدام سریع است، کی فقط پیگیری و مراقبت کافیست و چه زمانی تستهای تکمیلی لازم میشود.
چه زمانی نیاز به مراجعه فوری به متخصص قلب داریم؟
اینجا میخوایم وضعیتهایی را با هم مرور کنیم که بعد از دیدن نتیجه اکو، وقت را نباید تلف کرد. معمولاً گزارشهایی که نشاندهنده مشکل حاد دریچهای یا ضعف شدید عملکرد بطنها است، جزو همین مواردند. اما اجازه بدهید کمی صمیمیتر و قابلفهمتر بگم.
تصور کنید اکو نوشته: EF زیر ۳۵ درصد یا «نارسایی شدید دریچهای». یا مثلاً دکتر نوشته «شک به لخته داخل قلب» یا «فشار ریوی خیلی بالا». اینها یعنی باید هرچه سریعتر متخصص قلب وضعیت را ببیند، چون برخی مشکلات اگر بهموقع بررسی نشوند، میتوانند باعث تنگی نفس شدید، بینظمی خطرناک ضربان یا حتی بستری شدن شوند.
حالا یک سؤال:
اگه بیمار علائمی نداشته باشه ولی گزارش نگرانکننده باشه چی؟
علائم همیشه نشونه همهچیز نیست. خیلی وقتها اکو از پشت پرده چیزهایی رو به ما نشون میدهد که ممکن است هنوز علامت نداشته باشند. پس بهترین کار مراجعه سریع است.
پس حواستون باشه: هر نکتهای در جواب اکو که به «شدید»، «خیلی بالا»، «مشکوک» یا «ضعف قابلتوجه» اشاره کند، باید با متخصص قلب بررسی شود.
چه زمانی فقط پیگیری دورهای کافی است؟
در خیلی از موارد، جواب اکو نگرانکننده نیست؛ فقط لازم است در یک بازه زمانی مشخص دوباره چک شود. این را معمولاً در موارد نارسایی خفیف دریچهها، ضخیمشدن خفیف عضله قلب یا EF طبیعی همراه با علائم خفیف میبینیم.
بیاید یک نگاه ساده تر داشته باشیم. فرض کنید مادر خانواده اکو داده و نوشته شده: «نارسایی میترال خفیف» یا «کمی ضخیمشدن دیواره بطن چپ». اینها معمولاً چیزهایی نیستند که نیاز به مراجعه فوری داشته باشند. بیشتر شبیه زنگهای هشدار ملایمی هستند که میگویند: «حواست باشه، ولی فعلاً اوضاع خوبه.»
مواردی که معمولاً فقط پیگیری دورهای میخواهند:
نارسایی خفیف دریچهای
EF نرمال یا نزدیک به نرمال
فشار ریوی خفیف
آریتمیهای گذرا بدون علامت شدید
بزرگی خفیف دهلیز یا بطن
یک نکته مهم:
گاهی پزشک برای همین موارد خفیف، فاصله پیگیری را مشخص میکند. مثلاً هر ۶ ماه یا هر ۱۲ ماه. هدفش هم فقط این است که مطمئن شود وضعیت بیمار ثابت مانده.
پس بعبارتی میشه گفت:
اگر مشکل قلبی در حد خفیف است و علائم شدید ندارید، معمولاً پیگیری منظم بهترین کار است و جای نگرانی خاصی نیست.
اگر نتیجه نگرانکننده بود، چه تستهای تکمیلی لازم میشه؟
خیلی وقتها بعد از اکو، پزشک میگه: «برای اینکه مطمئنتر بشیم، بهتره یک تست دیگه هم انجام بدیم.»
همین جمله برای خیلی از خانوادهها اضطرابآوره. اما واقعیت اینه که درخواست تست تکمیلی، معمولاً نشونهی دقت پزشکه، نه وخامت حال بیمار.
اکو قلب یک تصویر کلی و بسیار مفید میده، اما بعضی سؤالها هست که برای جواب دقیقتر، نیاز به ابزار دقیقتر دارن. اینجاست که تستهای مکمل وارد ماجرا میشن.
🟢 اکوی TEE (اکو از راه مری)
گاهی اکو از روی قفسه سینه نمیتونه بعضی جزئیات رو شفاف نشون بده؛ مخصوصاً وقتی پزشک به لخته خون، عفونت دریچهای (اندوکاردیت) یا مشکلات ظریف دریچهها شک داشته باشه. در TEE، پروب از راه مری وارد میشه و چون مری خیلی به قلب نزدیکه، تصویرها دقیقتر و واضحتر هستن.
برای خانوادهها مهمه بدونن که این تست بیشتر برای دیدن دقیقتره، نه اینکه حتماً مشکل خطرناک وجود داشته باشه.
🟣 MRI قلب
اگر سوال اصلی دربارهی خودِ عضله قلب باشه—مثلاً اینکه عضله ضعیف شده؟ ملتهب شده؟ یا جای زخم قدیمی وجود داره؟—MRI بهترین انتخابه. این تست کمک میکنه بفهمیم نارسایی قلبی از کجا اومده یا آیا التهاب قلبی (مثل میوکاردیت) وجود داره یا نه. خیلی وقتها MRI میاد تا خیال پزشک و خانواده رو راحت کنه، نه اینکه خبر بدی بده.
🔵 اسکن هستهای یا تست استرس پیشرفته
وقتی اکو یا تست ورزش نشون بده که شاید خونرسانی به قلب کامل نیست، این تستها کمک میکنن دقیقاً مشخص بشه کِی و کجا قلب کمخون میشه.
🟡 هولتر ریتم (۲۴ تا ۷۲ ساعته)
بعضی وقتها اکو کاملاً نرماله، اما بیمار از تپش قلب، سرگیجه یا تنگی نفسهای ناگهانی شکایت داره. چون این علائم ممکنه لحظهای باشن، در نوار قلب معمولی دیده نمیشن. هولتر مثل یک «ضبطکنندهی مخفی» ضربان قلب رو در طول روز و شب ثبت میکنه.
مشکل الزاماً ساختاری نیست؛ شاید فقط ریتم قلب نیاز به بررسی داشته باشه.
🔴 CT آنژیوگرافی قلب
اگر شک جدی به تنگی رگهای قلب وجود داشته باشه، CT آنژیو میتونه با دقت بالا وضعیت رگها رو نشون بده—بدون اینکه لزوماً بیمار وارد پروسه تهاجمی بشه. خیلی وقتها این تست کمک میکنه مشخص بشه آیا واقعاً نیاز به آنژیوگرافی هست یا نه.
اشتباهات رایج بیماران هنگام خواندن جواب اکو
اکثر خانوادهها وقتی جواب اکو رو میگیرن، اول از همه میرن سراغ چند تا کلمه خاص: EF چند شده؟ قلب بزرگ شده یا نه؟ دریچه نوشته مشکل داره؟
همین نگاه تند و استرسی، معمولاً باعث میشه آدم چیزهایی رو از جواب اکو برداشت کنه که اصلاً منظور پزشک نبوده. اینجا میخوایم دربارهی همون اشتباههای پرتکرار حرف بزنیم؛ اشتباههایی که بیخودی دل خانوادهها رو خالی میکنه.
اکو قلب همه چیز را نشان نمیدهد!
یکی از بزرگترین سوءبرداشتها این است که «اکو قلب مثل یک عکس کامل از تمام مشکلات قلبی است». واقعیتش نه، اینطور نیست. اکو یک تست خیلی ارزشمند است، ولی محدودیتهای خودش را دارد. این تست با امواج صوتی کار میکند و برای بررسی عملکرد دریچهها، ضخامت دیوارهها و قدرت پمپاژ عالی است. اما چیزهایی هست که اصلاً در اکو دیده نمیشود یا تصویر واضحی از آن ثبت نمیشود.
آزمایشهایی مثل سیتی آنژیو، آنژیوگرافی یا MRI قلب دقیقاً برای جاهایی هستند که اکو توانایی لازم را ندارد. خیلی وقتها خانوادهها فکر میکنند اگر اکو سالم باشد یعنی بیمار هیچ مشکل جدی ندارد، اما این نتیجهگیری درست نیست. مثلاً بیمار ممکن است درد قفسه سینه داشته باشد ولی گرفتگی رگها در اکو مشخص نشود، چون اکو اصلاً برای این کار ساخته نشده.
درواقع، قدرت اکو در تشخیص بسیاری از مشکلات ساختاری است، نه در ردیابی رگهای قلب. پس اگر پزشک بعد از اکو باز هم برای شما تستهای تکمیلی مینویسد، به معنی «مشکل حتمی» نیست؛ فقط میخواهد تصویر کاملتری از وضعیت قلب داشته باشد.
آیا اکو گرفتگی عروق و یا سکته قلبی را نشان میدهد؟
اکو میتواند آثار غیرمستقیم سکته قلبی یا خونرسانی کم قلب را نشان بدهد. مثلاً اگر یک قسمت از عضله قلب خوب حرکت نکند، پزشک شک میکند که شاید سکته یا تنگی رگ وجود داشته باشد. اما خود رگها در اکو دیده نمیشوند. مثل این میماند که از حرکت کند یک ماشین بفهمیم موتور ایراد دارد، ولی نتوانیم دقیقاً داخل موتور را ببینیم.
برای تشخیص قطعی گرفتگی عروق معمولاً از تستهایی مثل:
تست ورزش
اسکن هستهای
سیتی آنژیو
آنژیوگرافی
استفاده میشود. اگر در اکو نکات مشکوک دیده شود، پزشک همین بررسیها را درخواست میکند.
اکو میتواند شک ایجاد کند، ولی تشخیص قطعی گرفتگی رگها با اکو نیست.
اشتباهات رایج درباره EF
یکی از رایجترین جاهایی که خواندن نتیجه اکو باعث نگرانی میشود، همین عدد EF است. EF همان «قدرت پمپاژ قلب» است. اما متأسفانه خیلی از بیماران این عدد را بهعنوان «سلامت کلی قلب» تفسیر میکنند. این نگاه کاملاً اشتباه است.
چند سوءبرداشت شایع درباره EF:
🟢 ۱. عدد EF همیشه دقیق نیست.
بهخاطر شرایط بیمار، کیفیت تصویر، یا روش اندازهگیری ممکن است کمی بالا یا پایین ثبت شود.
🟢 ۲. EF پایین همیشه به معنی نارسایی قلبی پیشرفته نیست.
گاهی اوقات EF پایین موقت است؛ مثلاً بعد از جراحی، تب شدید، کمآبی یا حتی استرس.
🟢 ۳. EF نرمال همیشه به معنی نبود مشکل قلبی نیست.
خیلی از بیماران با EF 60 هم ممکن است مشکل دریچهای یا ریتم قلبی داشته باشند.
🟢 ۴. تمرکز وسواسی روی EF تصمیم درمانی را خراب میکند.
پزشکان همیشه «مجموع علائم»، «اکو»، «نوار قلب»، «سابقه بیمار» و «آزمایشها» را کنار هم میگذارند.
اگر عدد EF شما پایین گزارش شده و نگرانید، خیلی وقتها فقط با تنظیم دارو یا پیگیری منظم وضعیت ثابت نگهداشته میشود. اگر هم بخواهید بدون دردسر پیگیریهای دورهای را در منزل انجام دهید، تیم درمان در منزل مهدشفا میتواند با ویزیت پزشک متخصص و پرستاری حرفهای کنار بیمار باشد تا روند درمان دقیقتر و راحتتر پیش برود.
اشتباه در تعبیر «قلب بزرگ شده» و خواندن مشکلات دریچهای
خیلی وقتها خانوادهها از دیدن عبارت «Mild enlargement» یا «Mild regurgitation» در جواب اکو میترسند و فکر میکنند بیمار دچار یک مشکل جدی شده. اما این واژهها اغلب درجهبندیهای خفیف و کاملاً معمولی هستند. حتی در اکو افراد سالم هم کمی نارسایی دریچهای دیده میشود. این اصلاً چیز عجیبی نیست.
مواردی که باعث سوءتفاهم در این بخش میشوند:
🔵 کلمات تخصصی که شبیه تشخیصهای خطرناک بهنظر میرسند.
🔵 بزرگی خفیف قلب که ممکن است کاملاً بیخطر باشد.
🔵 نارساییهای خفیف دریچهای که معمولاً با دارو یا حتی فقط پیگیری کنترل میشود.
🔵 اشتباه در مقایسه نتایج اکو با اطرافیان (هر فرد ساختار قلبی متفاوت دارد).
همیشه «شدت» مشکل مهم است، نه صرفاً وجود یک واژه در گزارش اکو.
مقایسه اکو با تستهای دیگر قلب؛ کدوم بهتره؟
خیلی وقتها خانوادهها بعد از دیدن نتیجه اکو قلب یا شنیدن توضیحات پزشک، این سؤال توی ذهنشون میچرخه که «خب حالا این تست از همه تستهای دیگه بهتره؟ یا باید آزمایشهای بیشتری انجام بدیم؟». طبیعی هم هست؛ هر تست کارایی خودش رو داره و دانستن تفاوتها، باعث میشه هم نگرانیتون کمتر بشه، هم مسیر درمان برای بیمار شفافتر جلو بره. توی این بخش خیلی ساده و قابلفهم، اکو رو با تستهای رایج مثل نوار قلب، تست ورزش و آنژیوگرافی مقایسه میکنیم تا دقیقاً بدونید هرکدوم برای چه مواقعی مناسبتره.
اکو در مقابل نوار قلب (ECG): هر کدام چه چیزهایی را نشان میدهند؟
نوار قلب و اکو هر دو آزمایشهای پایهای برای بررسی وضعیت قلب هستن، ولی کاملاً دو دنیای متفاوتن. نوار قلب فقط فعالیت الکتریکی قلب رو ثبت میکنه؛ یعنی اگر ضربان نامنظم، تاکیکاردی، برادیکاردی یا نشانههای سکته حاد وجود داشته باشه، ECG سریع اون رو نشون میده. اما نوار قلب هیچ تصویری از قلب یا دریچهها ارائه نمیکنه.
در مقابل، اکو قلب مثل یک سونوگرافی دقیق از قلبه. ساختار قلب، اندازه حفرهها، وضعیت دریچهها، قدرت پمپاژ (EF) و حتی فشارهای داخل قلب با اکو مشخص میشن؛ چیزهایی که توی ECG اصلاً قابل مشاهده نیست.
گاهی خانوادهها با دیدن نوار قلب طبیعی، فکر میکنن همه چیز خوبه، اما ممکنه مشکل دریچهای یا بزرگ شدن قلب داشته باشن که فقط با اکو مشخص میشه. برعکس هم ممکنه: نوار قلب غیرطبیعی باشه ولی ساختار قلب کاملاً سالم باشه.
نوار قلب برای بررسی «ریتم»، اکو برای بررسی «ساختار و عملکرد» استفاده میشه. هیچکدوم جای دیگری رو نمیگیره.
اکو در مقابل تست ورزش: چه زمانی به کدام نیاز داریم؟
خیلی از خانوادهها این سؤال رو میپرسن:
❓ «اگر اکو سالمه، پس چرا پزشک تست ورزش نوشته؟ یعنی مشکلی هست؟»
✔️ جواب : تست ورزش و اکو کارهای کاملاً متفاوتی انجام میدن.
اکو وضعیت قلب در حالت استراحت رو بررسی میکنه؛ یعنی تصویری از عملکرد فعلی قلب ارائه میده. اما تست ورزش یک چیز مهمتر رو بررسی میکنه: اینکه قلب زیر فشار و فعالیت بدنی, چطور رفتار میکنه.
گاهی بیمار در حالت استراحت هیچ مشکلی نداره، ولی هنگام فعالیت دچار درد سینه یا تنگی نفس میشه. اینجاست که تست ورزش به داد پزشک میرسه. با تست ورزش میشه فهمید:
آیا خونرسانی به قلب در زمان فعالیت کافی هست؟
آیا رگهای قلب دچار تنگی پنهان هستن؟
آیا ضربان قلب هنگام ورزش رفتار طبیعی دارد؟
از طرفی، اگر بیمار ناتوانی حرکتی داره یا سن بالاست، تست ورزش ممکنه مناسب نباشه؛ در این حالت اکو استرس یا روشهای تصویربرداری جایگزین استفاده میشه.
اکو برای «ساختار»، تست ورزش برای «عملکرد قلب زیر فشار» استفاده میشه.
اکو در مقابل آنژیوگرافی: کدام دقیقتر است؟
این مقایسه یکی از پرتکرارترین سؤالات خانوادههاست، چون نام آنژیوگرافی معمولاً استرسزا است. برای روشن شدن موضوع، یک مثال کوتاه بزنیم:
تصور کنید صدای ماشینتان عجیب شده، مکانیک از بیرون نگاه میکند و میگوید «احتمالاً مشکل دارد». اما برای تشخیص دقیق، کاپوت را بالا میزند و همهچیز را از نزدیک بررسی میکند. اکو همان نگاه بیرونی است؛ آنژیوگرافی همان باز کردن کاپوت.
آنژیوگرافی تنها تستی است که رگهای قلب را مستقیم میبیند. یعنی اگر تنگی، گرفتگی یا انسداد رگ وجود داشته باشد، آنژیو دقیقترین راه تشخیص است. اما چون تهاجمیتر است، فقط وقتی انجام میشود که واقعاً لازم باشد.
اکو چه چیزهایی را خوب نشان میدهد؟
🔵 وضعیت دریچهها
🔵 قدرت پمپاژ (EF)
🔵 اندازه و ضخامت قلب
🔵 مشکلات مادرزادی
آنژیوگرافی چه چیزهایی را دقیقتر نشان میدهد؟
🟢 گرفتگی رگها
🟢 انسداد یا تنگی شدید
🟢 محل دقیق آسیب
🟢 میزان جریان خون داخل رگ
اگر هدف بررسی رگهاست، آنژیوگرافی بیرقیب است. اگر هدف بررسی عملکرد قلب است، اکو بهترین انتخاب است.
هزینه اکو قلب در سال جدید؛ تعرفه، بیمه و نکات مهم
وقتی پای هزینه اکو قلب وسط میاد، طبیعیـه که خانوادهها هم نگران قیمت باشن، هم این سؤال رو داشته باشن که «آیا بیمه چیزی رو پوشش میده؟» یا «چرا بعضی جاها خیلی گرونتر میگیرن؟». توی این بخش خیلی روشن، ریز و کاربردی، تمام نکات مالی مربوط به اکو قلب رو توضیح میدیم تا با خیال راحت تصمیم بگیرید. قیمتها در سال جدید کمی تغییر کرده، اما چیزی که مهمه اینه بدونید دقیقاً برای چی هزینه میکنید و چه زمانی لازم نیست سمت روشهای گرون برید.
هزینه اکو معمولی، داپلر و تخصصی
هزینههای اکو به نوع بررسی و تجهیزات دستگاه بستگی داره. خانوادهها معمولاً از تفاوت قیمتها تعجب میکنن، اما واقعیت اینه که «اکو قلب» فقط یک نوع نیست؛ هر کدوم کاربرد خودش رو داره:
اکو معمولی:
این نوع، پایهترین و رایجترین مدل اکو هست. ساختار قلب، عملکرد کلی، EF و وضعیت دریچهها رو بررسی میکنه. قیمتش نسبت به بقیه مناسبتره و در اغلب موارد همین کافیه.اکو داپلر (Doppler):
در این مدل، جریان خون داخل قلب و سرعت حرکت خون بررسی میشه. مخصوص بیمارانیه که مشکلات دریچهای یا مشکوک به فشار ریوی دارن. قیمتش معمولاً کمی بالاتر از اکو معمولیه.اکو تخصصی یا پیشرفته:
مثل استرس اکو یا اکو سهبعدی. اینها معمولاً برای تشخیص دقیقتر در شرایط خاص استفاده میشن. تجهیزاتشون پیشرفتهتره و به همین دلیل هزینه بالاتری دارن.
گاهی بعضی مراکز هزینههای خیلی متفاوتی اعلام میکنن. دلیلش معمولاً کیفیت دستگاه، سابقه متخصص و امکانات جانبیه. اما همیشه گرونتر بودن به معنی بهتر بودن نیست؛ مهمه که تشخیص دقیق و درست انجام بشه.
اگر بیمار مشکل جدی یا علائم پیچیده نداره، معمولاً اکو معمولی یا داپلر کاملاً کافیه و هم هزینه کمتره، هم زمان بررسی کوتاهتر.
تعرفه اکو قلب در مطب ، بیمارستان و منزل
| نوع اکو | توضیح کاربردی | محل انجام | بازه قیمت (تومان) |
|---|---|---|---|
| اکو قلب معمولی (TTE) | بررسی ساختار قلب، قدرت پمپاژ (EF)، اندازه حفرهها و وضعیت کلی دریچهها. رایجترین نوع اکو برای بررسی اولیه. | مطب یا مرکز خصوصی | ۵۵۰٬۰۰۰ تا ۱٬۸۰۰٬۰۰۰ |
| اکو قلب معمولی (TTE) | همان اکو معمولی با تعرفه دولتی؛ مناسب پیگیریهای دورهای. | بیمارستان دولتی | ۴۰۰٬۰۰۰ تا ۶۰۰٬۰۰۰ |
| اکو داپلر (رنگی) | بررسی جریان خون، شدت نارسایی یا تنگی دریچهها و ارزیابی فشار ریوی. | مطب یا مرکز خصوصی | ۶۰۰٬۰۰۰ تا ۲٬۰۰۰٬۰۰۰ |
| استرس اکو | بررسی عملکرد قلب هنگام فعالیت یا فشار؛ معمولاً برای تشخیص تنگی عروق قلبی. | مرکز تخصصی قلب | ۵۰۰٬۰۰۰ تا ۸۰۰٬۰۰۰ |
| اکو از راه مری (TEE) | بررسی دقیق دریچهها، لخته یا عفونت قلب در مواردی که اکو معمولی کافی نباشد. | مرکز تخصصی | ۱٬۰۰۰٬۰۰۰ تا ۱٬۵۰۰٬۰۰۰ |
| اکو قلب در منزل (پرتابل) | مناسب سالمندان و بیماران ناتوان؛ انجام اکو با دستگاه پرتابل + تفسیر پزشک. | منزل بیمار | ۳٬۰۰۰٬۰۰۰ تا ۳٬۵۰۰٬۰۰۰ |
اگر بیمار شما سالمند است، توان جابهجایی ندارد یا ترجیح میدهید بررسیهای قلبی در آرامش خانه انجام شود، میتوانید از خدمات درمان در منزل مهدشفا استفاده کنید. هماهنگی اکو قلب پرتابل، ویزیت پزشک قلب و پیگیری مراقبتها، همگی توسط تیم حرفهای مهدشفا انجام میشود تا خانوادهها بدون دغدغه و رفتوآمد اضافه، خدمات مطمئن دریافت کنند.
📞 مشاوره و پشتیبانی رایگان: 021-4613-1242
بیمه پایه و تکمیلی چقدر هزینه را پوشش میدهند؟
خیلی از خانوادهها فکر میکنن بیمه فقط قسمت کمی از هزینه را پرداخت میکنه، اما واقعیت اینه که بیمه پایه معمولاً بخش قابل توجهی از اکوهای معمولی رو پوشش میده. البته این موضوع به مرکز انجامدهنده و تعرفههای سال جدید هم بستگی داره.
بیمه پایه (تأمین اجتماعی، سلامت، نیروهای مسلح):
بیشتر اکوهای روتین رو با تعرفه دولتی یا طرف قرارداد، تا حد زیادی کاهش میده. اگر اکو در مراکز خصوصی انجام بشه، سهم پوشش کمی کمتره.بیمه تکمیلی:
معمولاً بخش مهمی از هزینه اکوهای تخصصیتر مثل استرس اکو رو پوشش میده.
بعضی بیمهها حتی هزینه کامل اکو رو برمیگردونن، مخصوصاً اگر مرکز طرف قرارداد باشه.نکته مهم:
اگر پزشک برای بیمار درخواست اکو تخصصی نوشته باشه، بیمهها راحتتر هزینه رو تقبل میکنن.
اگر سرخود اکو پیشرفته انجام بشه، بیمه ممکنه فقط بخشی از مبلغ رو قبول کنه.
توصیه کاربردی: قبل از انجام اکو، یک تماس کوتاه با مرکز انجام اکو بگیرید و بپرسید «سهم بیمه من چقدر کم میشه؟». این کار از هزینههای غیرمنتظره جلوگیری میکنه.
چه زمانی مجبوریم اکو گرانقیمت انجام دهیم؟
این قسمت معمولاً دغدغه اصلی خانوادههاست. هیچکس دوست نداره هزینه سنگین بده، مگر اینکه واقعاً لازم باشه. اکوهای پیشرفته زمانی توصیه میشن که:
🟢 نتیجه اکو معمولی مبهم یا غیرقطعی باشه
بعضی مسائل مثل تنگی رگ یا عملکرد قلب زیر استرس با اکو ساده مشخص نمیشه.🟢 علائم بیمار شدید یا خطرناک باشه
مثل درد سینه هنگام فعالیت، تنگی نفس ناگهانی یا ورمهای غیرطبیعی.🟢 پزشک به بیماری دریچهای پیچیده مشکوک باشه
مثل نارسایی شدید یا تنگی پیشرونده.🟢 بررسی دقیق قبل از جراحی بزرگ
برای بعضی عملها، نیاز به اندازهگیری دقیق عملکرد قلب وجود داره.🟢 پیگیری بیماریهای خاص مثل کاردیومیوپاتیها
این موارد معمولاً نیاز به بررسی تخصصیتر دارن.
گاهی هم خانوادهها مجبور میشن به خاطر کیفیت پایین دستگاه بعضی مراکز، دوباره اکو انجام بدن. اینجاست که انتخاب مرکز معتبر مهم میشه. اگر بیمار شرایط حرکت سختی داره یا نیاز به آرامش بیشتر هست، اکو در منزل یا ویزیت متخصص قلب در منزل توسط تیم مهدشفا میتونه هم آرامش بیشتری بده و هم از هزینههای اضافی جلوگیری کنه.
برای درخواست ویزیت متخصص قلب در منزل و انجام اکو قلب با تجهیزات پرتابل پیشرفته در خانه با مرکز مهدشفا تماس بگیرین: 02146131242
اکو قلب در منزل؛ چه زمانی انتخاب عاقلانهتری است؟
واقعیت اینه که برای خیلی از خانوادهها، سختترین بخش مراقبت از بیمار قلبی، خودِ رفتوآمده؛ نه خودِ اکو. سالمندی که نفسش زود میگیره، بیماری که تازه جراحی شده، یا کسی که با دیدن محیط بیمارستان مضطرب میشه… همه اینها باعث میشه خانوادهها دنبال راهی امنتر بگردن.
اینجاست که اکو قلب در منزل معنا پیدا میکنه؛ نه بهعنوان جایگزین بیمارستان، بلکه بهعنوان یک انتخاب منطقی برای شرایط خاص.
🟢 نکتهای که خیلیها نمیدونن اینه که دستگاههای پرتابل امروزی، همون ابزارهایی هستن که متخصصین قلب در بخشهای اورژانس و CCU هم ازش استفاده میکنن. برای بررسیهایی مثل EF، وضعیت دریچهها، اندازه حفرههای قلب و فشار ریه، در بیشتر بیماران دقت اکو در منزل کاملاً قابل اعتماده.
🟢 البته در مهدشفا یک اصل مهم همیشه رعایت میشه:
اگر شرایط بیماری طوری باشه که اکو بیمارستانی یا بررسی تخصصیتر لازم باشه، این موضوع شفاف به خانواده گفته میشه. هدف، انجام تست نیست؛ هدف تشخیص درست و بهموقعه.
چرا بعضی خانوادهها اکو در منزل را ترجیح میدهند؟
خیلی از خانوادههایی که یکبار این مسیر رو تجربه کردن، میگن انتخابشون از سر راحتطلبی نبوده؛ از سر عقلانیت بوده.
🟢 بیمار در محیط آشنای خودش معاینه میشه؛ بدون استرس، بدون شلوغی، بدون عجله
🟢 خطر ابتلا به عفونتهای بیمارستانی، مخصوصاً برای سالمندان و بیماران قلبی، بهطور جدی کمتر میشه
🟢 امکان انجام چند خدمت در یک مراجعه وجود داره؛ مثل نوار قلب، کنترل علائم حیاتی یا حتی ویزیت پزشک
🟢 برای بیمارانی که بعد از سکته، جراحی قلب یا نارسایی شدید، جابهجایی براشون سخت یا پرخطره، این روش کمریسکترین گزینهست
در عمل، اکو در منزل فقط یک خدمت پزشکی نیست؛ یک راه برای حفظ آرامش بیمار و خانوادهست.
مرکز مهدشفا خدمات اکو و ویزیت متخصص قلب در منزل ارائه میدهد
شاید مراکز زیادی اسم «اکو قلب در منزل» را به کار ببرند، اما تفاوت واقعی از جایی شروع میشود که اکو فقط یک تصویر نباشد، بلکه بخشی از یک مسیر درمانی کامل دیده شود.
در مهدشفا، اکو قلب در منزل با حضور پزشک متخصص و با تجهیزات بهروز و پیشرفته پرتابل انجام میشود؛ یعنی بررسی فقط به گرفتن تصویر محدود نیست و همانجا، نتیجه در بستر وضعیت واقعی بیمار تفسیر میشود.
🟣 قبل از انجام اکو، وضعیت بیمار دقیق بررسی میشود؛ علائم، سابقه بیماری، توان حرکتی و شرایط عمومی پرسیده میشود تا مشخص شود آیا اکو در منزل انتخاب درستی است یا نه. اگر نیاز به بررسی بیمارستانی باشد، این موضوع صادقانه گفته میشود.
🟣 خودِ اکو توسط تیم درمانی کامل انجام میشود؛ نه صرفاً یک اپراتور. پزشک متخصص قلب کنار بیمار حضور دارد، تصاویر را میبیند، سؤال میپرسد و نتیجه را همانجا معنا میکند، نه اینکه خانواده با یک برگه پر از اصطلاح تنها بمانند.
🟣 اگر حین بررسی نکتهای نیاز به پیگیری داشته باشد، ماجرا همانجا رها نمیشود. از هماهنگی و معرفی تخصصهای مرتبط گرفته تا راهنمایی برای اقدامات بعدی، تماسها و پیگیریهای درمانی، مسیر برای خانواده روشن میشود.
🟣 برای سالمندان و بیماران کمتوان، زمان معاینه با حوصله تنظیم میشود. عجلهای در کار نیست، چون تجربه نشان داده آرامش بیمار، روی کیفیت نتیجه اکو هم تأثیر مستقیم دارد.
در عمل، تفاوت مهدشفا در این است که اکو قلب در منزل را یک خدمت جداگانه نمیبیند، بلکه آن را بخشی از مراقبت پیوسته بیمار میداند؛ مراقبتی که از تشخیص شروع میشود و در صورت نیاز، با درمان و پیگیری ادامه پیدا میکند.
🫀 چطور برای اکو قلب در منزل نوبت بگیریم؟
واقعیتش اینه که نوبت گرفتن برای اکو قلب در منزل خیلی سادهتر از چیزیه که بیشتر خانوادهها فکر میکنن. نه فرمهای طولانی داره، نه رفتوآمد اضافی. معمولاً یک تماس کوتاه کافیه تا همهچیز شفاف و مشخص بشه.
- 📞اولین قدم: تماس مستقیم با مرکز مهدشفا
فقط کافیه با شماره 021-46131242 تماس بگیرید. توی همین تماس کوتاه، درباره سن بیمار، علائم فعلی، سابقه قلبی و میزان توان حرکتی چند سؤال ساده پرسیده میشه تا مشخص بشه چه نوع اکویی، چه زمانی و با چه شرایطی برای بیمار مناسبتره.
🔹 همیشه نه. برای اکوهای روتین معمولاً نیازی نیست. در موارد تخصصی، پزشک بعد از شنیدن شرایط بیمار تصمیم نهایی رو میگیره.
اگر درباره شرایط بیمار یا نوع اکو تردید دارید، همین حالا با کارشناسان مهدشفا صحبت کنید.
📱 021-46131242
سوالات متداول
FAQ
EF یا Ejection Fraction درصدی از خونیه که قلب هر بار پمپاژ میکنه. وقتی EF نرمال بین ۵۰ تا ۷۰٪ باشه، قلب خوب کار میکنه، ولی عدد کمتر ممکنه نیاز به پیگیری داشته باشه. یادت باشه این فقط یه عدد نیست؛ تصویر کلی قلبت هم مهمه. برای اینکه درک بهتری از EF و معنیش داشته باشی، میتونی از راهنمای تفسیر اکو قلب در خانه مهدشفا استفاده کنی و با مشاوره متخصص، خیالت راحت بشه.
سه چیز اصلی تو گزارش اکو مهمه: اندازه حفرهها، حرکت دیوارهها و وضعیت دریچهها. تغییرات جزئی معمولا خطر فوری ندارن، اما اگر دیدی «میزان شدید» نوشته شده، بهتره با پزشک یا پرستارت مشورت کنی. مهدشفا خدمات پرستاری و بررسی نتایج اکو در منزل داره تا هر چیزی رو گام به گام برات توضیح بدن و نکات مهم یادآوری بشه. برای مشاوره رایگان 02146131242 تماس بگیر.
اکو قلب بهطور مستقیم گرفتگی عروق رو نشون نمیده؛ یعنی نمیتونیم فقط با اکو بگیم رگ بسته است یا نه. اما اگر سکتهای رخ داده باشه یا عضله بخشی از قلب خوب کار نکنه، حرکت دیوارههای قلب غیرطبیعی میشه و این توی اکو کاملاً مشخصه.
دقت اکو خیلی بالاست، مخصوصاً برای بررسی عملکرد بطنها ، وضعیت دریچهها بررسی مایع دور قلب ، ارزیابی فشارهای داخل قلب . ولی مثل هر تست پزشکی کاملاً بدون خطا نیست.
چند مورد میتونه کیفیت رو تحتتأثیر قرار بده: اضافهوزن خیلی زیاد ، مشکل تنفسی شدید هنگام انجام اکو ، کیفیت دستگاه ، تجربه کسی که اکو رو انجام میده.
اگر برگه اکو نوشته «کاهش خفیف EF» یا «نشت دریچه کم»، نترس! اغلب افراد بالای ۵۰ سال این تغییرات رو دارن و با کنترل فشار خون و سبک زندگی قابل مدیریت هستن. ولی یادت باشه علائم جدید مثل تنگی نفس یا ورم پا رو جدی بگیر و با تیم درمانی یا پرستار قلب مهدشفا در تماس باش. ثبت دقیق علائم باعث تصمیمگیری بهتر و آرامش بیشتر خانواده میشه. تماس» 02146131242
اکو مثل نقشه راهه؛ کمک میکنه بفهمی چه دارو یا مراقبتی لازمه. وقتی نکات اصلی گزارش رو میفهمی، تصمیمات روزمره و مراقبتها راحتتر میشن و استرس کمتر میشه.
به طور کلی اگر هرکدوم از اینها توی جواب اکو نوشته شده باشه، بهتره خیلی زودتر و جدیتر مراجعه کنید:
EF پایین (ضعف عضله قلب)
نارسایی دریچهها (مخصوصاً متوسط یا شدید)
مایع دور قلب
فشار شریان ریوی بالا
اختلال حرکت دیوارههای قلب
بزرگی غیرطبیعی قلب
و خارج از جواب اکو هم اگر:
تنگی نفس دارید
درد قفسه سینه دارید
ضربان قلبتون نامنظمه
بهتره همون روز با متخصص صحبت کنید.
اول برگه اکو رو آرام بخون و هر عدد یا عبارت مهم رو یادداشت کن. بعد همه اعداد رو توی سیستم تفسیر انلاین اکو که ابتدای همین مقاله مهدشفا گذاشتیم وارد کن. بعد EF، دریچهها و حرکت دیوارهها رو با راهنمای ساده مقایسه کن. اگر نیاز به توضیح بیشتر داری مقاله تفسیر اکوکاردیوگرافی؛ راهنمای ساده فهم نتایج اکو رو کامل بخون.